Акушерство для студентів І та ІІ рівнів акредитації
Головне меню
Діагностика вагітності в пізні терміни
Актуальність теми. Профілактичний напрямок сучасного акушерства, динамічне спостереження за вагітною у жіночій консультації є головним завданням етапу поліклінічного обслуговування жіночого населення. Вивчення теми діагностика вагітності у пізні терміни важлива у підготовці акушерки, оскільки виявлення вагітності дозволяє своєчасно діагностувати акушерську та екстрагенітальну патологію і вирішувати питання щодо доцільності подальшого виношування вагітності.
Знати:
-
-
-
-
-
Вміти:
-
-
-
-
Виконувати навички:
-
-
-
ЛІТЕРАТУРА:
Назарова, І.Б. Фізіологічне акушерство: підручник /І.Б. Назарова, В.Б. Самойленко.— К.:Медицина, 2009. — С. 127-
Акушерство та гінекологія: У 4 т.: національний підручник / за ред. акад. НАМН України, проф. В.М. Запорожана. — К.: ВСВ “Медицина”, 2013. — С. 183-
Ефективний антенатальний догляд. Навчальний посібник. Швейцарський інститут охорони здоров’я та тропічної медицини. – Київ, 2012. – С.33-
Запитання для самоконтролю до теми «Діагностика вагітності в пізні терміни»
1. Назвіть достовірні ознаки вагітності.
2. Дайте визначення членорозташування плода, положення плода, позиція плода, вид позиції плода, передлежання.
3. Опишіть прийоми та назвіть мету прийомів зовнішнього акушерського дослідження (прийоми Леопольда-
4. Аускультація серцебиття плода: мета, методика проведення, місце найкращого вислуховування.
5. Опишіть серцебиття плода в нормі.
6. Назвіть методи визначення терміну вагітності, дати відпустки, передбачуваної дати пологів, опишіть методику визначення.
7. Назвіть рівні стояння дна матки в різні терміни вагітності.
8. Опишіть методику визначення очікуваної маси плода.
У другій половині вагітності з'являються достовірні ознаки -
• визначення частин плода (голівка, тазовий кінець, дрібні частини) при пальпації живота жінки (прийоми Леопольда);
• відчуття рухів плода самою вагітною та рукою акушера під час пальпації живота (першовагітні відчувають рухи плода на 19-
• вислуховування серцевих тонів плода;
• ультразвукове підтвердження вагітності;
• електро-
• рентгенологічне дослідження вагітної (практично не застосовується через шкідливість для плода).
РОЗМІЩЕННЯ ПЛОДА В ПОРОЖНИНІ МАТКИ.
АКУШЕРСЬКА ТЕРМІНОЛОГІЯ
У першому, другому, на початку третього триместрів вагітності, коли розміри плода порівняно невеликі, навколоплодових вод відносно багато, його розміщення в порожнині матки доволі варіабельне. В останні 2-
Членорозміщення -
Положення плода -
Вісь плода
Поздовжнє положення -
Поперечне положення -
Косе положення -
Позиція плода -
Перша позиція -
Друга позиція -
При поперечних і косих положеннях плода позицію визначають за голівкою
Вид позиції плода -
Передлежання плода -
Передлегла частина -
Вставлення голівки -
Зовнішнє акушерське обстеження
Прийоми зовнішнього акушерського обстеження (прийоми Леопольда-
Перший прийом. Мета -
Другий прийом. Мета -
Третій прийом. Мета -
Четвертий прийом. Мета -
• Голівка рухома над входом в малий таз -
• Голівка притиснута до входу в малий таз -
• Голівка малим сегментом у вході в малий таз -
• Голівка великим сегментом у вході в малий таз -
• Голівка у порожнині таза -
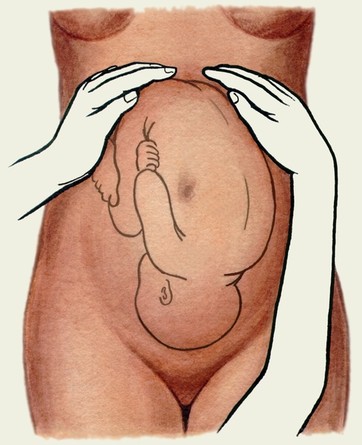
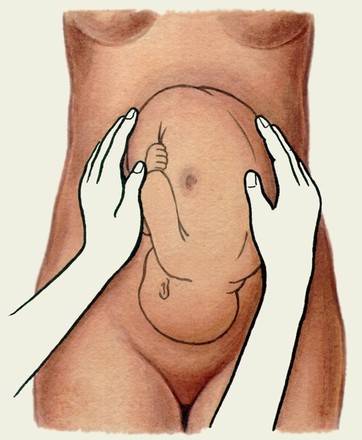
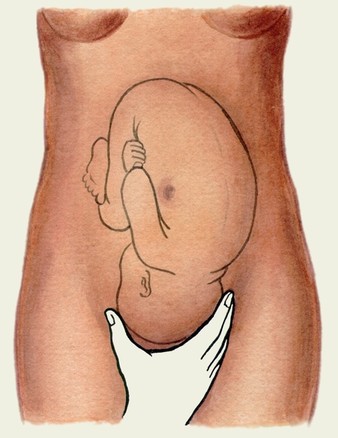
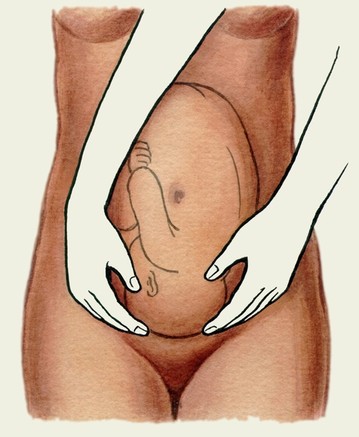
Мал. Прийоми Леопольда-
Вислуховування серцебиття плода (аускультація)
Аускультацію серцевих тонів плода проводять у другій половині вагітності спеціальним акушерським стетоскопом.
Визначення серцевих тонів за допомогою ультразвукового апарата стає можливим після 8 тижня вагітності.
Місце найкращого вислухування серцевих тонів залежить від положення, передлежання, виду й позиції плода. Найкраще серцебиття вислухувати з боку спинки, а при лицевому передлежанні -
ЧСС плода підраховують протягом 60 с.
Характеристика серцевих скорочень плода в нормі:
частота -
тони серця подвійні,
звучні, ритмічні,
не збігаються з пульсом вагітної.
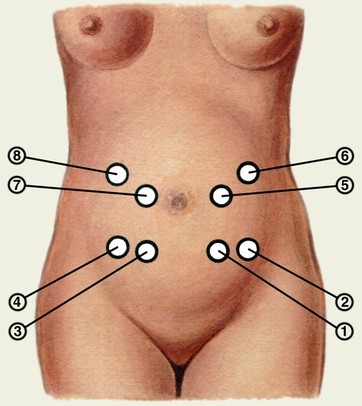
Мал. Точки ясного вислуховування серцебиття плода.

Фото. Підчас аускультації стетоскоп не слід тримати рукою.

Фото. Прилад для реєстрації серцебиття плода, працює на основі ефекту Допплера.
Варіабельність аускультативної картини серцевих тонів в нормі
Варіанти норми.
Приглушені серцеві тони. Серцеві тони можуть бути приглушеними через велику товщину передньої черевної стінки, багатоводдя.
Зміна місця найкращого вислуховування. Під час пологів, у зв'язку з просуванням передлеглої частини плода і поступовим поворотом спини допереду, місце найкращого вислухування його серцебиття змінюється. Якщо голівка перебуває в порожнині малого таза або на тазовому дні -
Двійня -
Короткочасне прискорення ЧСС (спонтанні акселерації), виникає при рухах плода.
Короткочасне сповільнення ЧСС (децелерації) виникає під час пологів (при переймах) внаслідок короткочасного порушення матково-
Шум пупкового канатика (пуповини), який є синхронним із серцебиттям плода, вислухується в 10-
«Матковий шум», синхронний з пульсом матері, в 90 % випадків; виникає в розширених маткових судинах (частіше в місці розміщення плаценти) у другій половині вагітності й під час пологів.
Внаслідок частого пульсу роділлі або брадикардії плода може виникнути потреба диференціації серцебиття плода і пульсації черевного відділу аорти матері. Через затримку дихання на фоні глибокого вдиху пульс вагітної уповільнюється, а частота скорочення серця (ЧСС) плода не змінюється.
Сучасним об'єктивним методом оцінювання стану плода під час вагітності й пологів є кардіотокографія.
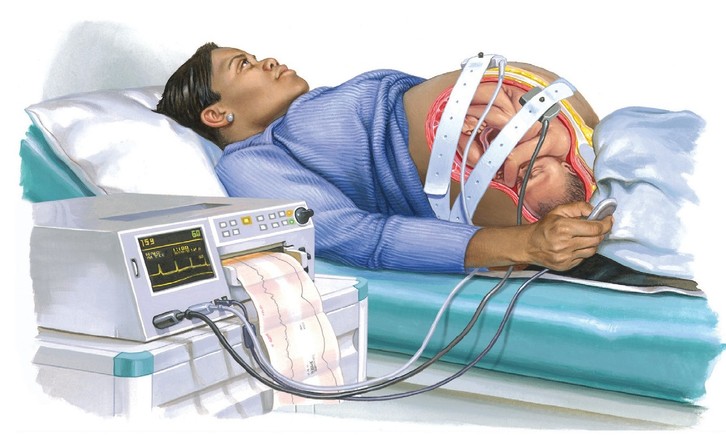
Мал. Кардіотокографія.
Мал. Кардіотокограма.
Вимірювання висоти стояння дна матки та обводу живота вагітної
Для дослідження застосовують сантиметрову стрічку. Вагітна займає положення, лежачи на спині, з оголеним животом, випростаними і зведеними разом ногами. Сечовий міхур і пряма кишка повинні бути спорожнені.
Щоб визначити висоту стояння дна матки, правою рукою фіксують початок сантиметрової стрічки до середини верхнього краю лобкового зчленування. Стрічку розміщують по середній лінії живота. Лівою рукою визначають висоту стояння дна матки і зазначають шукану величину
Для вимірювання обводу живота початок сантиметрової стрічки беруть у ліву руку, протягують стрічку під спиною вагітної на рівні задньо-
ВИЗНАЧЕННЯ ТЕРМІНУ ВАГІТНОСТІ І ДАТИ ПОЛОГІВ
При встановленні терміну вагітності слід враховувати такі показники:
Величина матки. До 12 тижнів розміри її визначаються шляхом бімануального дослідження, а, починаючи з 16-
• у 12 тижнів вагітності -
• у 16 тижнів вагітності -
• у 20 тижнів вагітності -
• у 24 тижні вагітності -
• у 28 тижнів вагітності -
• у 32 тижні вагітності -
• у 36 тижнів вагітності -
• у 40 тижнів вагітності -
Результати вимірювання ВДМ порівнюють зі стандартною гравідограмою обмінної карти (в нормі до 30 тижня приріст ВДМ складає 0,7 -
-
-
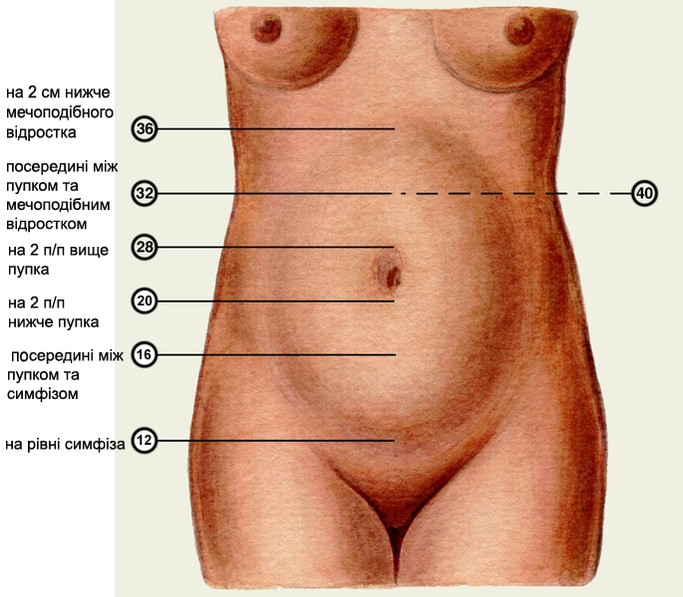
Мал. Висота стояння дна матки в різні терміни вагітності.
ВИЗНАЧЕННЯ ТЕРМІНУ ВАГІТНОСТІ І ДАТИ ПОЛОГІВ
Визначення терміну вагітності проводять на підставі анамнестичних даних (затримка менструації, дата перших рухів плода), за даними об'єктивного обстеження (величина матки, розміри плода) і за даними додаткових методів дослідження (УЗД).
За датою 1-
а) за даними ВООЗ, датою пологів вважається дата, яку отримуємо, відрахувавши 3 календарних місяці назад від 1-
б) за способом Негеле: від 1-
За датою одноразового статевого акту.
Якщо до числа, коли відбувся статевий акт, додати 273 дні, то отримане число вважатиметься датою очікуваних пологів.
За датою овуляції.
Для визначення терміну пологів потрібно від першого дня очікуваної менструації, яка не настала, відняти 14 днів і до отриманого числа додати 273 дні.
За датою перших рухів плода.
Щоб отримати дату пологів у першовагітних, до дня першого відчуття рухів плода слід додати 20 тижнів, а у повторновагітних -
У жінок, які народжують уперше, до дати першого ворушіння плода (20 тиж.) додають 20 тиж. (4 календарних місяців + 18 днів).
У жінок, які народжують вдруге, до першого ворушіння (18 тиж.) додають 22 тиж. (5 календарних місяців +1 день).

Фото. Визначення передбачуваної дати пологів задопомогою акушерського календаря.
Довжина плода і термін вагітності.
Існує зв'язок між довжиною плода і терміном вагітності.
За формулою Ф.Н. Гаазе: до 5-
За формулою Скульського: X = ( L x 2 ) -
де X — припустимий термін вагітності; L — довжина тіла плода в матці при вимірюванні тазоміром; 2 — коефіцієнт подвоєння; 5 у чисельнику — товщина стінки матки; 5 у знаменнику — цифра, на яку множать число місяців для одержання довжини плода (за формулою Гаазе).
За формулою І.Ф. Жорданіа: X = L + С,
де X — термін вагітності, тижні; L — довжина тіла плода в матці, вимірювана тазоміром; С — лобово-
Визначення передбачуваної маси плода
Передбачувану масу плода (МП) орієнтовно вираховують за формулою:
МП (г) = ОЖ х ВДМ
Більш достовірно масу плода визначають методом ультразвукового дослідження.
Ознаки, характерні для вагітності в терміні 30 тиж.:
дно матки знаходиться на середині між пупком і мечоподібним відростком;
висота стояння дна матки над лоном при вимірі сантиметровою стрічкою 25-
окружність живота — 80-
форма пупка вагітної — втягнутий;
прямий розмір голівки — 9 см;
довжина плода — 37—38 см;
голівка плоду в першовагітних рухлива над входом у малий таз;
піхвова частина шийки матки не вкорочена;
Результати ультразвукового дослідженняв терміні 30 тиж.:
біпарієтальний розмір голівки плоду в середньому 75-
середній діаметр грудної клітини -
середній діаметр живота -
довжина стегна – 57-
При встановленні терміну вагітності враховують дані ультразвукового дослідження.
Якщо перше УЗД проведено в І триместрі, то похибка при встановленні терміну вагітності може становити 1 тиждень; у ІІ триместрі похибка може становити 2 тижні, у ІІІ триместрі -
Мал. Ультразвукове дослідження.