Акушерство для студентів І та ІІ рівнів акредитації
Головне меню
Причини, провісники настання пологів. Клінічний перебіг періодів пологів
Актуальність теми.
Знання фізіології пологів започатковує клінічне акушерство. Під час пологів ретельне дотримання, а в разі необхідності -
Знати:
-
-
-
-
-
-
-
Вміти:
-
-
-
-
-
Виконувати навички:
-
-
-
-
-
Література:
Назарова, І.Б. Фізіологічне акушерство: підручник /І.Б. Назарова, В.Б. Самойленко.— К.:Медицина, 2009. — С. 139-
Акушерство та гінекологія: У 4 т.: національний підручник / за ред. акад. НАМН України, проф. В.М. Запорожана. — К.: ВСВ “Медицина”, 2013. — С. 200-
Наказ МОЗ від 03.11.2008№ 624. Клінічний протокол «Нормальні пологи».
Запитання для самоконтролю до теми «Причини, провісники настання пологів. Клінічний перебіг періодів пологів»
1. Назвіть механізм настання пологів та розвиток пологової діяльності.
2. Назвіть провісники пологів. Назвіть ознаки зрілості шийки матки,
3. Опишіть механізм розкриття шийки матки у першородячих та повторнородячих.
4. Назвіть періоди пологів, їх тривалість. Назвіть та опишіть основні пологові сили.
5. Дайте визначення "пологи", "фізіологічні пологи".
6. Опишіть початок пологів, пологові сили на початку І періоду.
7. Опишіть нижній сегмент матки, контракційне кільце, пояс дотикання.
8. Назвіть вчасне, раннє, передчасне та запізніле вилиття навколоплідних вод.
9. Назвіть та опишіть зовнішні ознаки відкриття вічка шийки матки.
10. Опишіть біомеханізм пологів при потиличному передлежанні.
11. Дайте визначення врізування та прорізування голівки плода.
12. Опишіть механізм і види відшарування плаценти, механізм народження посліду.
Пологи -
Фізіологічні пологи настають після 10 акушерських місяців (280 днів, або 40 тиж) вагітності, коли плід стає зрілим.
Нормальні пологи -
Якщо пологи у вагітних високої групи ризику (з патологією вагітності або соматичною патологією) мають нормальний перебіг, то такі пологи вважаються нормальними.
Не є підставою для виключення з нормальних пологів:
-
-
-
Причини настання пологів
Причини початку пологів ще й дотепер повністю не з'ясовані. В історичному аспекті найбільш аргументованими є такі: теорія Гіппократа (відчуття голоду спонукає плід народжуватися; він упирається ніжками в дно матки), теорія чужорідного тіла (матка реагує на плід як на чужорідне тіло), механічна теорія (передлежача частина тіла плода подразнює рецептори нижнього сегмента матки), імунна теорія (матка реагує на антигени плода продукуванням антитіл), плацентарна (наприкінці вагітності плацента атрофується).
Сучасні уявлення про розвиток пологової діяльності дають змогу розглянути початок пологів як результат взаємодії морфологічних, гормональних, біохімічних та біофізичних компонентів.
Значно знижується збудливість кори головного мозку і підвищується збудливість спинного мозку, посилюється збудливість нервових елементів та м'язів матки.
Матка починає все сильніше реагувати на механічні, хімічні та інші подразнення, які надходять як з власного організму вагітної, так і з зовнішнього середовища.
Передлегла частина подразнює нервові сплетення, закладені в стінці нижнього сегмента матки і в навколоматковій клітковині.
Наприкінці вагітності посилюється продукція утеротоніків, що підвищують тонус і скоротливу здатність матки (окситоцин, простагландини).
Окситоцин, продукція якого наприкінці вагітності збільшується.
Простагландини Е і F2 альфа утворюються в децидуальній тканині, оболонках плодового яйця і нагромаджуються в амніотичній рідині. Таким чином, вони можуть впливати як через кровотік, так і місцево на міометрій, індукуючи пологовий акт, зумовлюючи деполяризацію мембран клітин міометрія і сприяючи вивільненню зв'язаного кальцію. Як наслідок відбувається скорочення міометрія.
Підвищується утворення естрогенів, які посилюють чутливість матки до утеротоніків. Разом з тим зменшується кількість прогестерону, який гальмує скоротливу діяльність матки.
Естрогени. В кінці вагітності підвищується їхнє утворення:
-
-
-
В кінці вагітності знижується синтез прогестерону -
Збільшення кількості кальцію в крові і м'язах матки. Кількість солей магнію, який гальмує скоротливу діяльність матки, перед пологами зменшується.
Збудливість матки та її скоротлива активність зростають наприкінці вагітності у зв'язку з накопиченням у її м'язах актоміозину (скоротливого білка), глікогену, фосфокреатину, глутатіону та ін.
Таким чином, наприкінці вагітності відбувається, з одного боку, підвищення збудливості матки, з іншого -
Коли збудливість матки і сила подразників досягають певної межі, починається регулярна пологова діяльність.
Провісники пологів
Про наближення пологів можна дізнатися з деяких ознак, так званих провісників, які з'являються за 2-
-
-
-
-
-
-
Найвиразнішими провісниками пологів є нерегулярні скорочення матки і виділення з піхви шийкового слизу (слизової пробки).
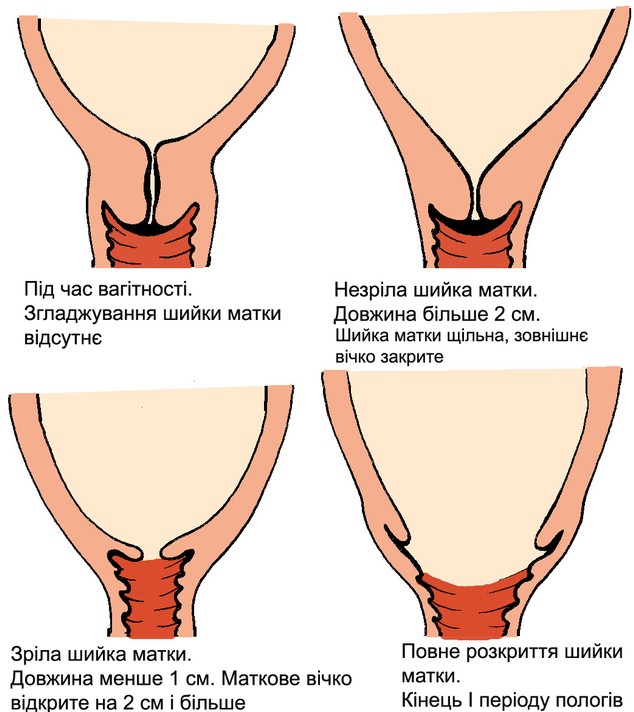
Ознаки зрілості шийки матки
Напередодні пологів добре вираженими є ознаки зрілості шийки матки:
-
-
-
-
Наступне вкорочення і згладжування шийки (і розкриття вічка) відбуваються під час пологів.
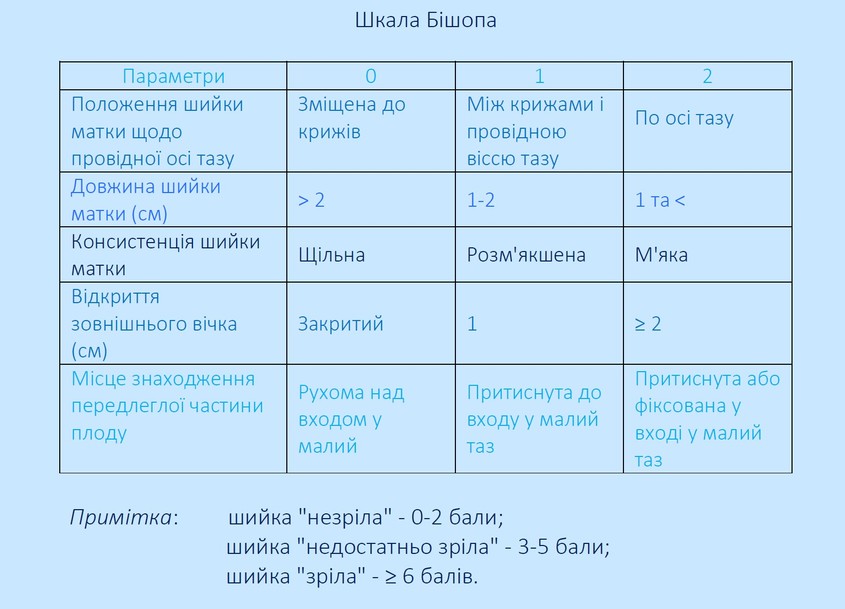
Зрілість шийки матки оцінюють за шкалою Бішопа.
Шкала Бішопа
Діагностика та підтвердження пологів
Початком пологів вважають появу регулярних скорочень м'язів матки, які називають переймами, частота і тривалість яких поступово збільшується, що призводить до згладжування та розкриття шийки матки. З моменту виникнення регулярних перейм (наявність одного епізоду перейм за 10 хв тривалістю 15-
Діагностика та підтвердження пологів:
-
-
-
-
ПОЛОГОВІ СИЛИ
Пологові зганяльні сили включають:
1) мимовільне скорочення м'язів матки -
2) ритмічні скорочення м'язів передньої черевної стінки і діафрагми -
Перейми -
Перейми сприяють відокремленню плаценти від стінок матки та її зганянню (послідові перейми). Ритмічні скорочення матки спостерігаються деякий час після пологів (післяпологові перейми).
Перейми виникають мимовільно, роділля не може керувати ними за своїм бажанням. Перейми настають періодично, через певні проміжки часу; проміжки між переймами називають паузами. Скорочення матки зазвичай бувають болючими, але ступінь больових відчуттів у різних жінок різний.
Скорочення матки починаються в ділянці дна і трубних кутів і швидко захоплюють усі м'язи тіла матки до нижнього сегмента. У нижньому сегменті матки непосмугованих м'язових волокон менше, тому під час пологів нижній сегмент розтягується і стоншується.
Перейми розвиваються в певній послідовності: скорочення матки поступово наростає, досягає найвищого ступеня, потім відбувається розслаблення м'язів, яке переходить у паузу. При дослідженні рукою легко відчувається, як матка стає твердою, а потім поступово розслаблюється. На початку пологів перейми тривають 15-
Потуги. Другим компонентом зганяльних сил є потуги -
Потуги виникають мимовільно, але роділля до певної міри може регулювати їх. На прохання акушерки роділля посилює потугу або гальмує її.
Під час потуги відбувається підвищення внутрішньочеревного тиску. Одночасне підвищення внутрішньоматкового тиску (перейми) і внутрішньочеревного тиску (потуги) сприяє тому, що вміст матки спрямовується в бік найменшого опору, тобто малого таза.
ПЕРІОДИ ПОЛОГІВ
Розрізняють три періоди пологів:
І період -
ІІ період -
ІІІ період -
Період розкриття починається з першими регулярними переймами і закінчується повним розкриттям шийки матки. Тривалість І періоду пологів при першій вагітності -
Період зганяння починається з моменту повного розкриття зовнішнього вічка і закінчується народженням дитини. Тривалість II періоду -
Послідовий період починається з моменту народження дитини і завершується народженням посліду і триває 30 хв.
Перший період пологів визначають від початку регулярних перейм до повного (10 см) розкриття шийки матки. Регулярна пологова діяльність -
Маткову активність визначають за допомогою пальпації матки протягом 10 хвилин. Наявність 2 або більше скорочень матки протягом 10 хвилин, тривалістю 20 або більше секунд є ознакою пологової діяльності.
В активній фазі першого періоду пологів нормальна, ефективна скоротлива активність матки має відповідати наступним характеристикам:
3-
тривалістю більш ніж 40 секунд.
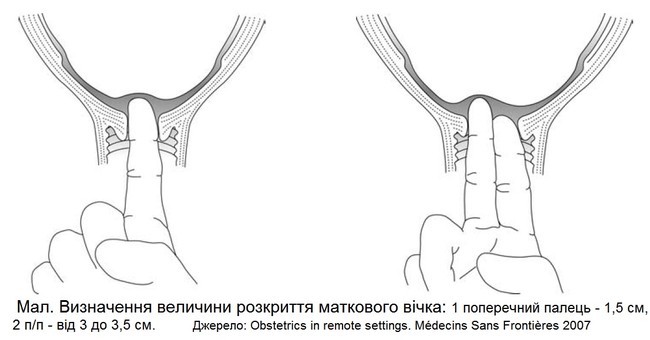
Але найбільш об'єктивним критерієм ефективності пологової діяльності в І періоді є розкриття шийки матки, ступінь якого може контролюватися різними методами.
Методи оцінки ступеня розкриття шийки матки
Зовнішні методи оцінки ступеня розкриття шийки матки, дозволяють наближено оцінити розкриття. Орієнтовно про ступінь розкриття шейки матки в родах судять по висоті стояння контракційного кільця (границя між тілом матки, що скорочується, і нижнім сегментом матки, що розтягується). Шийка матки при пологах звичайно буває розкрита на стільки, на скільки поперечних пальців контракційне кільце розташоване вище лонної дуги.
Зовнішні ознаки відкриття вічка шийки матки
Ознака Роговіна
У міру розкриття шийки матки дно її дедалі вище піднімається до мечовидного відростка. Так, при розкритті шийки матки на 3 пальці (6 см) між мечовидним відростком і дном матки утворюється проміжок на 2 пальці, при повному розкритті дно матки піднімається до мечовидного відростка.
Ознака Шатца-
При положенні контракційного кільця на 2 пальці (4 см) вище від лобкового симфізу шийка матки буде відкрита також на 2 пальці (4 см), при висоті контракційного кільця на 3 пальці (6 см) — на 3 пальці (6 см).
На кінець періоду розкриття шийки матки контракційного кільце міститься на 4,5—5 пальців вище від лобкового симфізу.
Висота стояння контракційного кільця свідчить також і про ступінь розтягнення нижнього сегмента. Різке його перерозтягнення, високе стояння межового кільця (доходить до пупка) і різка болючість матки при переймах можуть вказувати на загрозу розриву матки.
Внутрішнє акушерське дослідження
З метою визначення динаміки розкриття шийки матки та розташування голівки плода в пологах проводиться внутрішнє акушерське дослідження.
Показання до проведення внутрішнього акушерського дослідження:
-
-
-
Через зростання ризику інфікування пологового каналу додаткові внутрішні акушерські дослідження у першому періоді пологів проводять за показаннями:
-
випадіння пуповини;
-
-
-
-
-
Внутрішнє акушерське дослідження надає інформацію:
-
-
-
-
Послідовність внутрішнього акушерського дослідження:
• Огляд зовнішніх статевих органів, їх розвиток
• Визначення ширини входу, просвіту та розтягання стінок піхви, наявність рубців, запальних змін, пухлини, стан промежини, наповнення ампули прямої кишки та сечового міхура
• Визначення форми та глибини склепінь
• Положення піхвової частини шийки матки, її форма, величина, консистенція, наявність рубців та розривів
• Стан внутрішнього та зовнішнього зіву, їх прохідність (розкриття в сантиметрах), вкорочення або згладженість шийки, визначення відношення піхвової частини шийки матки до довжини каналу шийки матки. При піхвовому дослідженні визначається ступінь ''зрілості'' шийки матки.
• Визначення наявності плодового міхура, його форми та щільності; його стан поза і під час перейми: наливається тільки під час перейми, залишається налитим і поза переймами, надмірно напружений, слабшав або зовсім не наливається під час переймів (плоский міхур) і ін.;
• Визначення характеру передлеглої частини (голівка, сідниці), розташування її пізнавальних точок, встановлення відношення передлеглої частини до тієї або іншої площини малого таза (над входом у малий таз, у вході в малий таз малим або великим сегментом, в широкій частині малого таза, у вузькій частині або у виході таза); чи не визначаться в межах вічка петлі пуповини, плацентарна тканина, дрібні частини плоду й ін.;
• Визначення ємності таза, наявності екзостозів і величини діагональної кон'югати
• Характер піхвових виділень.
Перебіг І періоду пологів
У І період пологів, який починається з настанням регулярної пологової діяльності, відбувається поступове згладжування шийки і розкриття зовнішнього вічка шийкового каналу до 10 см (повне розкриття).
Під час перейм у м'язах тіла матки відбуваються такі процеси:
-
Під тиском навколоплідних вод нижній полюс плодового яйця заглиблюється у внутрішнє вічко каналу шийки матки. Цю частину оболонок, називають плодовим міхуромПід час переймів плодовий міхур напружується і дедалі глибше вклинюється в канал шийки матки, розширюючи його зсередини.
Процес розкриття вічка здійснюється за рахунок: а) розтягування м'язів шийки (дистракція) у зв'язку зі скороченням м'язів тіла матки; б) заглиблення напруженого плодового міхура, який розширює вічко, діючи подібно до гідравлічного клина.
Межа між тілом матки, що скорочується (верхній сегмент), і нижнім сегментом матки, що розтягується називають контракційним, або пограничним, кільцем. Зазвичай утворюється після відходження навколоплідних вод, воно має вигляд поперечної борозни, яку можна пропальпувати через передню черевну стінку.
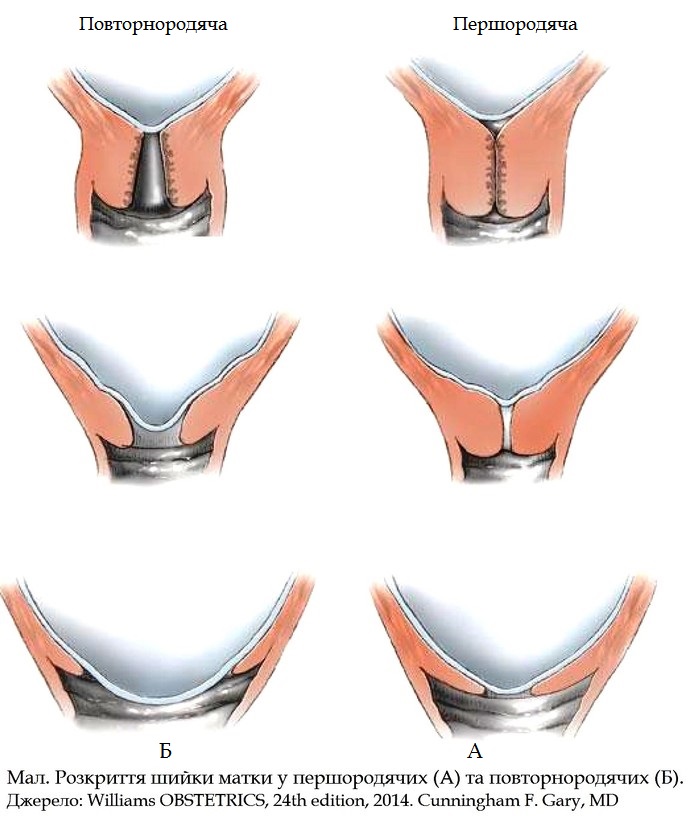
Згладжування і розкриття каналу шийки матки при перших пологах і при повторних відбуваються неоднаково.
При перших пологах спочатку розкривається внутрішнє вічко, далі відбувається поступове розширення каналу шийки, який набуває форми лійки, що звужується донизу. У міру розширення каналу вкорочується і, нарешті, повністю згладжується (розправляється) шийка матки; залишається закритим тільки зовнішнє вічко. Далі відбувається розтягнення і стоншення країв зовнішнього вічка, яке починає розкриватися.
При повторних пологах зовнішнє вічко буває трохи відкритим уже наприкінці вагітності; воно вільно пропускає кінчик пальця.
У період розкриття у повторнородячих зовнішнє вічко розкривається майже одночасно з розкриттям внутрішнього вічка і згладжуванням шийки матки.
Вічко розкривається поступово. Спочатку воно пропускає кінчик одного пальця, потім два пальці і більше. У міру розкриття краї вічка все більше стоншуються, наприкінці періоду розкриття вони мають форму вузької, тонкої облямівки. Розкриття вважається повним, якщо вічко розширилося приблизно на 10-
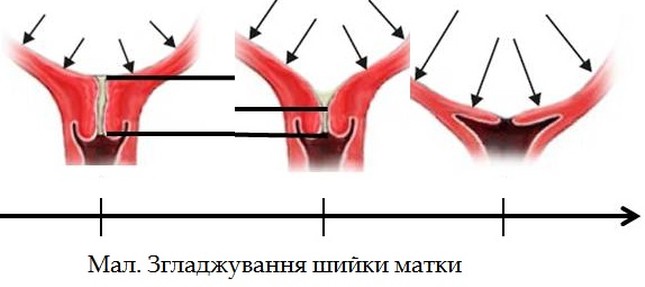
Мал. Згладжування та розкриття шийки матки.
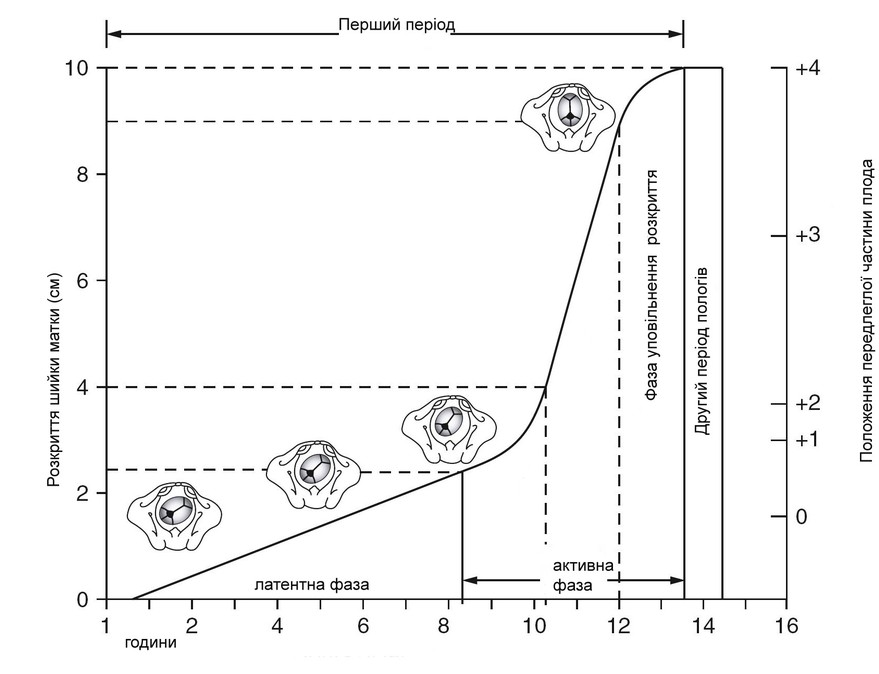
Мал. Фази І періоду пологів.
В І періоді пологів розрізняють наступні фази:
-
-
Під час кожних переймів навколоплідні води прямують до нижнього полюса плодового яйця, плодовий міхур напружується (наливається) і заглиблюється у вічко. Після закінчення перейм води частково переміщуються догори, напруження міхура слабшає. Вільне переміщення навколоплідних вод у напрямку до нижнього полюса плодового яйця і в зворотний бік відбувається доти, доки передлегла частина рухома над входом у таз. Коли голівка опускається, вона з усіх боків стикається з нижнім сегментом матки і притискує цю ділянку стінки матки до входу в таз. Місце охоплення голівки стінками нижнього сегмента називають поясом стикання. Пояс стикання розділяє навколоплідні води на передні і задні. Навколоплідні води, що містяться в плодовому міхурі нижче пояса стикання, називають передніми водами, а більшу частину навколоплідних вод, розміщену вище пояса стикання, -
Під впливом переймів, які посилюються, плодовий міхур, заповнений передніми водами, наливається все більше і наприкінці періоду розкриття напруження міхура не слабшає навіть у паузах між переймами; плодовий міхур готовий до розриву.
За нормальних умов плодовий міхур розривається при повному або майже повному розкритті вічка, під час переймів (своєчасне вилиття вод). Після розриву міхура відходять передні води. Задні води зазвичай виливаються відразу після народження дитини.
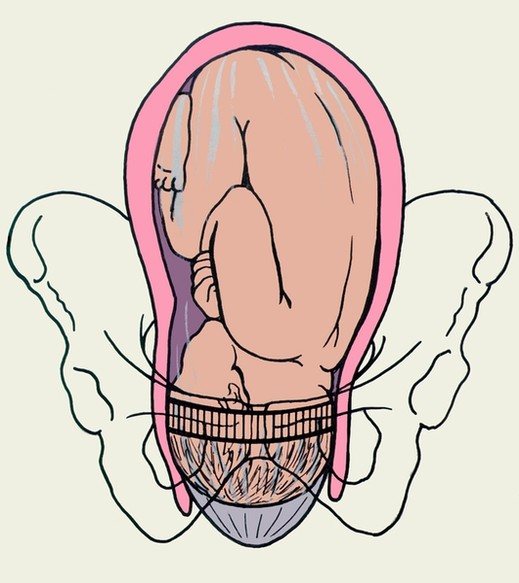
Мал. Утворення поясу стикання, розподіл навколоплідних вод на передні та задні, формування плодового міхура.
Вилиття навколоплідних вод
-
-
(раннє і передчасне вилиття навколоплідних вод несприятливо впливає на перебіг пологів).
-
-
Перебіг II періоду пологів
З моменту повного розкриття вічка починається II період пологів -
До перейм приєднуються потуги, які виникають рефлекторно. Роділля затримує дихання, упирається руками і ногами і сильно тужиться, напружуючи м'язи живота.
Період зганяння супроводжується значним напруженням усіх сил роділлі, посиленням діяльності серцево-
Під впливом зганяльних перейм і потуг, що діють одночасно, голівка опускається в малий таз, проходить через його порожнину до виходу. Коли голівка доходить до дна таза і починає дедалі більше тиснути на нього, потуги стають нестримними, вони різко посилюються і частішають; проміжки між потугами вкорочуються до 1,5-
З моменту наближення голівки до виходу таза промежина починає випинатися, спочатку тільки під час потуг, а згодом і в паузах між ними.
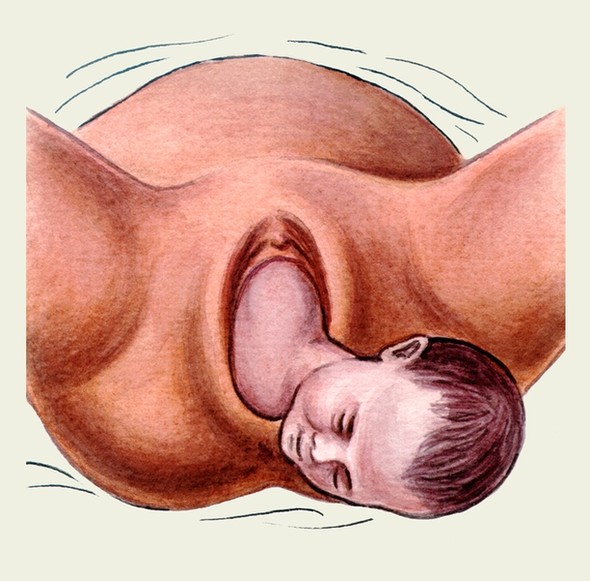
При подальших поступальних рухах голівки починає розкриватися соромітна щілина. Під час потуги із соромітної щілини, що розкривається, показується невелика ділянка голівки. Після закінчення потуги голівка ховається, соромітна щілина змикається. При наступній потузі випинається більш значна ділянка голівки, але в паузу голівка знову ховається. Цю появу голівки із соромітної щілини тільки під час потуги називають врізуванням. З подальшим розвитком потужної діяльності голівка, що врізується, не ховається після припинення потуги. Коли голівка просунулась вперед настільки, що вона не ховається після припинення потуг, говорять про прорізування голівки.
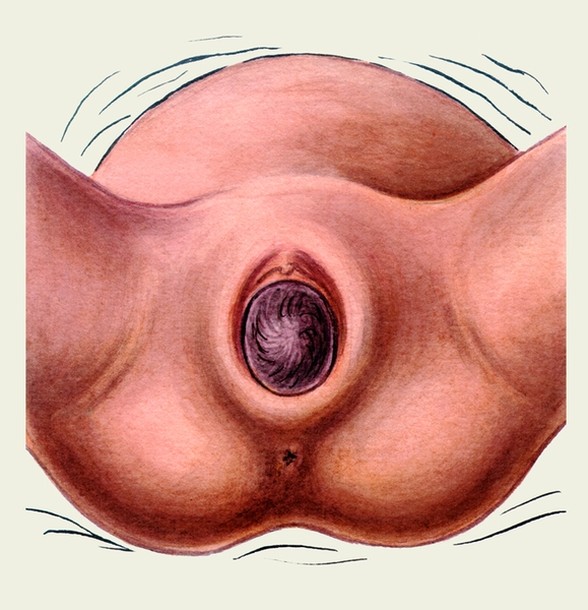
Мал. Прорізування голівки.
Спочатку прорізується потилична ділянка голівки плода; далі із соромітної щілини показуються тім'яні горби; напруження промежини в цей час досягає найвищої межі. Після народження потилиці і тімені при сильних потугах з пологових шляхів звільняються лоб і личко плода. Після народження всієї голівки настає короткочасна перерва в потугах.
При потугах, які відновилися після народження голівки, відбувається поворот тулуба плода, у результаті якого одне плечико обертається до симфізу, друге -
Поворот тулуба плода спричинює обертання голівки, що народилася, личком до правого або лівого стегна роділлі. При першій позиції личко повертається до правого стегна роділлі, при другій -
Народження плечиків відбувається так: переднє плечико затримується під симфізом, над промежиною викочується заднє плечико, а потім народжується весь плечовий пояс. Після народження голівки і плечового пояса без утруднень народжуються тулуб і ніжки плода. Відходять задні навколоплідні води, у яких наявні частинки сироподібної змазки плода. Іноді задні води містять домішку крові з невеликих розривів м'яких тканин пологових шляхів.
Дитина, що народилася, починає дихати, голосно кричить, активно рухає ніжками, шкіра дитини рожевіє.
У період зганяння плід просувається через м'які відділи пологових шляхів і малий таз, здійснюючи низку поступальних і обертальних рухів.
Мал. Народження плечового поясу
(під нижній край підходить переднє плечико, утворюється 2-
БІОМЕХАНІЗМ ПОЛОГІВ
Поступальні рухи плода відбуваються по осі таза, тобто по зігнутій лінії, яка сполучає центри всіх прямих розмірів таза. Вісь таза вигинається відповідно до увігнутої форми передньої поверхні крижів, у виході з таза спрямовується наперед, у бік симфізу.
Біомеханізм пологів -
Біомеханізм пологів при різних видах головного і тазового передлежання різний. У 95 % випадків пологи відбуваються у поздовжньому положенні та при головному передлежанні. Найчастіше пологи реалізуються в передньому виді потиличного передлежання. Близько 1 % пологів здійснюються при задньому виді потиличного передлежання.
Біомеханізм пологів при передньому виді потиличного передлежання складається з чотирьох моментів
Перший момент -
Згинання голівки найбільш просто пояснюється законом двоплечового важеля. Поступальні рухи голівки тривають безперервно, аж до народження дитини. Протягом цього моменту голівка конфігурує.
Другий момент -
При першій позиції стрілоподібний шов проходить через правий косий розмір, при другій -
Внутрішній поворот голівки плода є наслідком пристосування найменших її розмірів до найбільших розмірів тазу, а також опору поступальному рухові голівки з боку м'язового апарату тазу.
Третій момент -
Четвертий момент -
На тазовому дні плічка здійснюють внутрішній поворот, подібно до повороту голівки плода. Закінчивши поворот, плічка встановлюються прямим розміром в прямому розмірі площини виходу таза. Цей поворот плечиків передається голівці, яка народилася, що відповідає четвертому моменту біомеханізму пологів. Голівка при цьому обертається обличчям до стегна матері: при першій позиції -
Переднє плічко вступає під лобкову дугу, фіксується біля нижнього краю симфізу. Точка фіксації -
• голівка прорізується своїм малим косим розміром (обвід 32 см);
• провідна точка мале тім'ячко;
• точка фіксації -
• конфігурація голівки -
• пологова пухлина утворюється в ділянці малого тім'ячка.
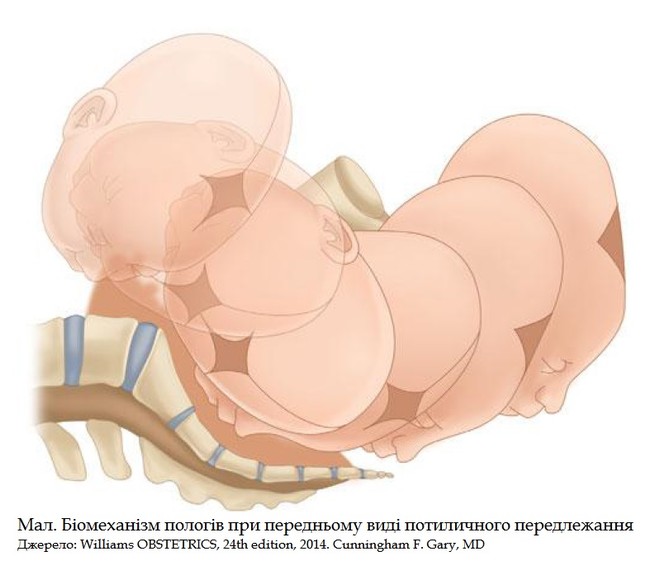
Біомеханізм пологів при задньому виді потиличного передлежання
Тільки в рідкісних випадках (1 % усіх потиличних передлежань) при внутрішньому повороті голівка обертається потилицею до крижів, і пологи відбуваються в задньому виді.
Перший момент -
Другий момент -
Третій момент -
Четвертий момент -
П'ятий момент не відрізняється від четвертого моменту біомеханізму пологів при передньому виді потиличного передлежання.
• голівка прорізується своїм середнім косим розміром (обвід 33 см);
• провідна точка середина стрілоподібного шва;
• точки фіксації: перша межа волосистої частини лоба, друга підпотилична ямка;
• конфігурація голівки -
До етіологічних моментів утворення заднього виду потиличного передлежання належать зміни форми і розмірів таза, а також голівки плода. Часто цей варіант спостерігається при малих, недоношених чи мертвих плодах.
Особливості клініки перебігу пологів при потиличному передлежанні заднього виду: більша тривалість пологового акту, ніж при передньому виді потиличного передлежання; більша витрата пологових сил для надмірного згинання голівки; найчастіше виникають розриви промежини, повторна слабкість пологової діяльності, гіпоксії плода тощо.
Прогноз пологів взагалі задовільний. Ведення пологів вичікувальне, однак завжди необхідно бути готовим до надання акушерської допомоги чи операції.
Перебіг IIІ періоду пологів
Після народження плода починається третій період пологів -
-
-
Після народження дитини матка скорочується, набуває округлої форми; дно її міститься на рівні пупка; через кілька хвилин починаються ритмічні скорочення матки -
При послідових переймах скорочуються всі м'язи матки, включаючи і ділянку прикріплення плаценти (цю ділянку називають плацентарною площадкою).
Плацента не здатна скорочуватися, тому відбувається зміщення її від місця прикріплення, яке звужується.
З кожними переймами плацентарна площадка зменшується, плацента утворює складки, які випинаються в порожнину матки, і, нарешті, відшаровуються від стінки матки.
Плацента відокремлюється від стінки матки двома способами: з центру або з її краю.
При першому способі (спосіб Шультца) спочатку відшаровується центральна частина плаценти. Між відокремленою ділянкою плаценти і стінкою матки утворюється скупчення крові -
При другому способі (спосіб Дункана) відокремлення починається з периферії плаценти, зазвичай з нижнього краю. Кров з порушених судин не утворює ретроплацентарної гематоми, вона стікає вниз між стінкою матки та оболонками. З кожними переймами відшаровуються все нові, розміщені вище ділянки плаценти. Після повного відокремлення плацента сповзає вниз і тягне за собою оболонки, які також відокремлюються від матки. Плацента виходить з пологових шляхів нижнім краєм уперед; розміщення оболонок зберігається в тому вигляді, у якому вони були в матці -
Послідовий період характеризується виділенням крові з матково-
При нормальному перебігу послідового періоду фізіологічна крововтрата досягає 150-
Після зганяння посліду пологи закінчуються і починається післяпологовий період, а жінку називають породіллею.
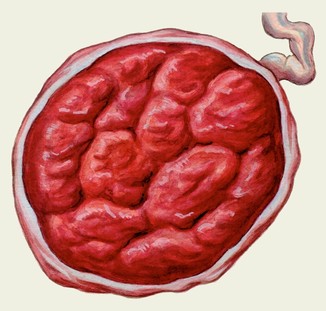
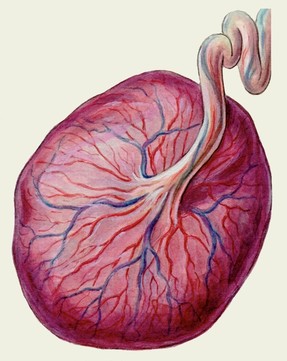
а б
Мал. Плацента (материнська (а) та плодова поверхня (б)).