Акушерство для студентів І та ІІ рівнів акредитації
Головне меню
Тазове передлежання
Актуальність теми.
Частота тазових передлежань плода коливається від 3 до 5 %. Найчастіші ускладнення: у вагітної — передчасне або раннє вилиття навколоплідних вод, слабкість пологових сил, травми пологових шляхів, збільшується кількість оперативних пологів; у плода — перинатальна смертність і травматизм.
Мертвонароджуваність при тазових передлежаннях залишається високою і дотепер, тому раціональне ведення вагітності та пологів при цій патології буде сприяти покращенню наслідків пологів для матері та плоду.
Знати:
-
-
-
-
-
-
-
Вміти:
-
-
-
-
-
Виконувати навички:
-
-
-
-
-
-
-
Література:
Патологічне і оперативне акушерство: підручник / І.Б. Назарова, В.Б. Самойленко, Н.П. Муштенко, І.Г. Шембєлєв, за ред. П.М. Баскакова. — К.: ВСВ «Медицина», 2012. – С. 16-
Наказ МОЗ України від 27.12.2006 № 899. Про затвердження протоколу "Тазове передлежання плода".
Запитання для самоконтролю до теми «Тазове передлежання: причини, класифікація, діагностика»
1. Назвіть причини утворення тазового передлежання плода.
2. Назвіть класифікацію тазових передлежань плода.
3. Назвіть методи діагностики тазових передлежань.
4. Опишіть діагностику тазового передлежання із використанням зовнішнього аку-
5. Опишіть діагностику тазового передлежання при внутрішньому акушерському дос-
6. Назвіть відмінності ніжки від ручки при В.А.Д.
7. Назвіть особливості перебігу вагітності при тазових передлежаннях плода.
8. Назвіть особливості ведення вагітності при тазових передлежаннях плода.
9. Опишіть вправи при коригуючій гімнастиці.
10. Опишіть основні складові, необхідні умови зовнішнього повороту плода на голівку.
11. Назвіть протипоказання до проведення зовнішнього повороту плода на голівку.
12. Назвіть ускладнення зовнішнього повороту плода на голівку.
Запитання для самоконтролю до теми «Тазове передлежання: ведення пологів при тазовому передлежання»
1. Опишіть біомеханізм пологів при тазовому передлежанні: назвіть моменти, точки фіксації, провідну точку.
2. Назвіть особливості перебігу пологів при тазовому передлежанні.
3. Назвіть можливі ускладнення при тазовому передлежанні.
4. Назвіть профілактичні заходи під час пологів при тазовому передлежанні, щодо розвитку ускладнень.
5. Назвіть особливості ведення пологів при тазовому передлежанні.
6. Назвіть показання, мету, принципи надання допомоги за методом Цов’янова І і II.
7. Назвіть показання, мету, принципи надання класичної ручної допомоги.
Тазове передлежання плода — це положення плода, яке характеризується розташуванням тазового кінця плода відносно площини входу до малого таза.
Частота тазового передлежання у разі доношеної вагітності одним плодом складає 3-
Перинатальна смертність у 4-
Пологи при тазовому передлежанні розглядають як пограничні між нормальними й патологічними.
Класифікація тазових передлежань:
І. Сідничне передлежання (згинальне):
• неповне або чисто сідничне (передлежать сіднички плода);
• повне або змішане сідничне (передлежать сіднички разом із стопами плода).
ІІ. Ніжне передлежання (розгинальне):
• неповне (передлежить одна ніжка плода);
• повне (передлежать обидві ніжки плода);
• колінне передлежання.
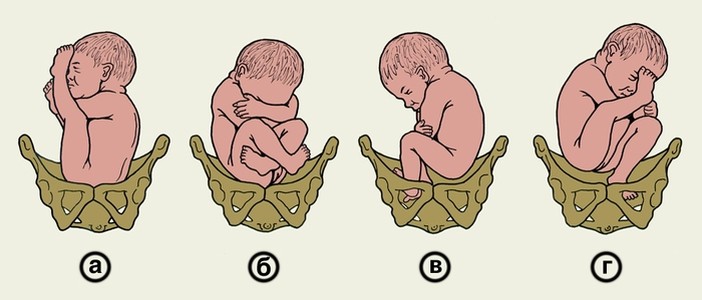
Мал. Тазові передлежання.
а — чисто сідничне (передлежать сіднички плода);
б — змішане сідничне (передлежать сіднички разом із стопами плода).
в — повне ножне передлежання (передлежать обидві ніжки плода);
г — неповне ножне (передлежить одна ніжка плода).
Причини, які призводять до тазових передлежань:
• підвищена чи, навпаки, обмежена рухова активність плода:
багатоводдя, маловоддя,
багатоплідна вагітність,
недоношена вагітність,
вроджені аномалії плода
аненцефалія,
гідроцефалія,
аномалії розвитку матки
сідлоподібна,
дворога матка,
наявність перегородки в матці;
• наявність перешкод до вставлення голівки у вхід в малий таз:
вузький таз,
передлежання плаценти,
пухлина нижнього сегмента матки
пухлина яєчників;
• зниження тонусу матки і збудливості її рецепторного апарату.
Діагностика
Попередній діагноз тазового передлежання встановлюють у терміні вагітності 30 тижнів, а остаточний — у 37-
При зовнішньому акушерському дослідженні використовують прийоми Леопольда:
• в ділянці дна матки визначають округлу, щільну, балотуючу частину плода -
• над входом в малий таз пальпують неправильної форми передлеглу частину плода м’якої консистенції, що не балотує;
• під час аускультації серцебиття плода вислуховується справа або зліва вище пупка.
При піхвовому дослідженні під час вагітності через переднє склепіння пальпується об’ємна, м’якуватої консистенції передлегла частина плода, що відрізняється від голівки (голівка більш щільна та кругла).
При піхвовому дослідженні під час пологів (при достатньому відкритті шийки матки):
Сідничне
-
-
-
-
Зішане сідничне
-
Ніжне
-
-
-
-
Відмінності тазових передлежань від інших станів
Випадіння ручки при поперечному чи косому положенні плода:
-
-
-
-
Лицеве передлежання відмінне від чисто сідничного:
-
-
-
Ультразвукове дослідження (УЗД) – найбільш інформативний метод діагностики. Такий метод дослідження дозволяє визначити не тільки тазове передлежання, але й масу плода, положення голівки (зігнута, розігнута).
Положення голівки (ступінь розгинання), 4 варіанти положення голівки, що важливо для визначення методу ведення пологів у разі тазового передлежання:
• голівка зігнута, кут більше 110°;
• голівка слабо розігнута, «поза військового» — І ступінь розгинання голівки, кут 100-
• голівка помірно розігнута — II ступінь розгинання, кут — 90°-
• надмірне розгинання голівки, «плід дивиться на зірки» — III ступінь розгинання голівки, кут менший за 90°.
Для розуміння біомеханізму пологів та особливостей ведення пологів необхідно знати наступні розміри плода.
Розміри плечиків і сідниць плода.
При ніжному передлежанні обвід таза плода — 28 см.
При чистому сідничному передлежанні обвід таза — 32 см.
При змішаному сідничному передлежанні обвід таза — 34 см.
Поперечний розмір плечиків 12 см, обвід 34 см.
При чистому сідничному передлежанні обвід плечиків разом з ніжками і ручками— 39-
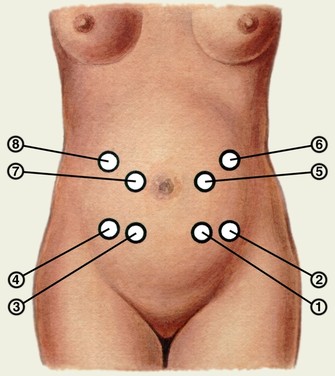
Мал. Точки ясного вислуховування серцебиття плода: при тазових предлежаннях в точках 7,8, 5,6.
Перебіг і ведення вагітності
Ускладнення вагітності
Найчастішим і найнесприятливішим за своїми наслідками є раннє або передчасне вилиття навколоплідних вод. У більшості випадків це трапляється при ножному передлежанні.
Ведення вагітності
Попередній діагноз тазового передлежання встановлюють у терміні вагітності 30 тижнів, а остаточний — у 37-
Починаючи з 32 тижня вагітності частота самовільного повороту різко зменшується, тому корекцію положення плода доцільно проводити саме після цього терміну вагітності.
Жіноча консультація
В терміні 30 тижнів з метою самоповороту плода на голівку вагітній необхідно рекомендувати:
● положення на боці, протилежному позиції плода;
● колінно-
● з 32 до 37 тиж. призначають комплекс коригуючих гімнастичних вправ.
Алгоритм ведення вагітної з тазовим передлежанням плода у жіночій консультації
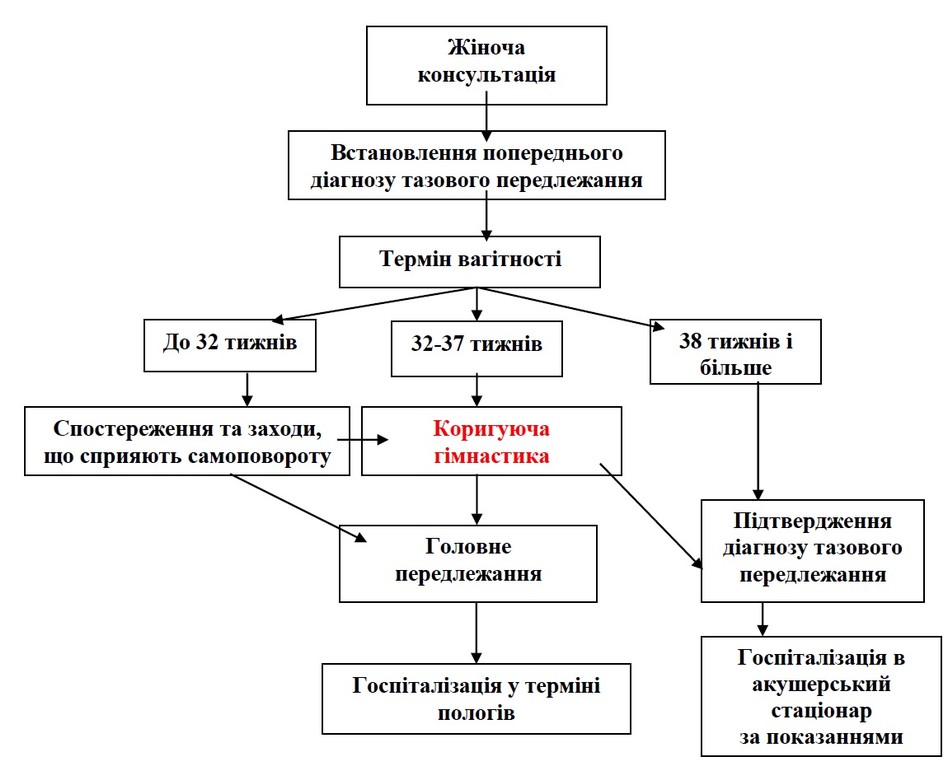
Комплекс коригуючих гімнастичних вправ:
-
-
— вихідне положення — вагітна лежить на боці протилежному позиції плода, ноги зігнуті в колінних та кульшових суглобах та притиснуті до живота,
— випрямляє і дещо відводить верхню ногу дозаду — вдих, згинає ногу — видих,
— повторювати повільно протягом 10 хв,
— після вправи 10 хвилин нерухомо полежати,
— стати в колінно-
— вправу повторити 2–3 рази на добу.
Протипоказання для проведення гімнастичних вправ:
загроза передчасних пологів;
передлежання плаценти;
низьке прикріплення плаценти;
анатомічно вузький таз II – III ступеня.
Не проводять в умовах жіночої консультації зовнішній профілактичний поворот плода на голівку.
Зовнішній поворот плода на голівку
У терміні 38 тижнів госпіталізують вагітну до акушерського стаціонару ІІІ рівня за показаннями:
● наявність обтяженого акушерсько-
● ускладнений перебіг даної вагітності;
● екстрагенітальна патологія;
● можливість проведення зовнішнього повороту плода на голівку.
У разі доношеної вагітності у стаціонарі III рівня до початку пологів можливе проведення зовнішнього повороту плода на голівку за згоди вагітної.
Показанням до проведення зовнішнього повороту є неповне сідничне (чисто сідничне) передлежання при доношеній вагітності та живому плоді.
Умови:
• передбачувана маса плода < 3700,0 г;
• нормальні розміри малого таза;
• спорожнений сечовий міхур вагітної;
• можливість проведення УЗД передлежання і стану плода до-
• задовільний стан плода за БПП та відсутність аномалій розвитку;
• нормальна рухливість плода, достатня кількість навколоплодових вод;
• нормальний тонус матки, цілий плодовий міхур;
• готовність операційної для надання екстреної допомоги у разі виникнення ускладнень;
• наявність досвідченого кваліфікованого фахівця, який володіє технікою повороту.
Протипоказання:
• ускладнення перебігу вагітності (кровотеча, дистрес плода, прееклампсія);
• обтяжений акушерсько-
• багато-
• багатоплідна вагітність;
• анатомічно вузький таз;
• наявність рубцевих змін піхви чи шийки матки;
• ІІІ ступінь розгинання голівки за даними УЗД;
• передлежання плаценти;
• тяжка екстрагенітальна патологія;
• рубець на матці, спайкова хвороба;
• гідроцефалія та пухлини шиї плода;
• аномалії розвитку матки;
• пухлини матки та придатків матки.
Техніка зовнішнього повороту плода на голівку:
• жінці надають положення на боці, з нахилом 30-
• сідниці плода відводять від входу до малого таза долонями лікаря, введеними між лоном та сідницями плода;
• обережно зміщують сідниці плода у бік позиції плода (у разі І позиції — в бік лівої клубової ділянки);
• зміщують голівку плода в бік, протилежний позиції (у разі І позиції — в бік правої клубової ділянки);
• закінчують поворот шляхом зміщення голівки плода до входу в малий таз, а сідниць — до дна матки.
Якщо перша спроба повороту була невдалою, проведення другої є недоцільною.
Ускладнення:
• передчасне відшарування нормально розташованої плаценти;
• дистрес плода;
• розрив матки.
У разі обережного та кваліфікованого виконання зовнішнього повороту плода на голівку частота ускладнень не перевищує 1%.
БІОМЕХАНІЗМ ПОЛОГІВ ПРИ ТАЗОВИХ ПЕРЕДЛЕЖАННЯХ
Пологи при тазових передлежаннях проходять у три етапи:
1 етап — народження тазового кінця,
2 етап — народження плечового пояса,
3 етап — народження голівки.
Розрізняють такі моменти біомеханізму за Н. Ф. Жорданія:
1 момент — внутрішній поворот сідничок. Сідниці своїм поперечним розміром (міжвертлюговою лінією, linea intertrochanterica) вставляються в один із косих розмірів площини входу в таз, однойменний позиції. Першою йде передня сідничка, на ній знаходиться провідна точка. Тазовий кінець поступово опускається на тазове дно, де й відбувається поворот, після завершення якого міжвертлюгова лінія стає у прямий розмір площини виходу з таза. Передня сідничка прорізується до утворення точки фіксації.
2 момент — згинання тулуба у попереково-
3 момент — внутрішній поворот плечиків і зовнішній поворот тулуба. Після народження тазового кінця в косий розмір площини входу в таз (у той, через який пройшла міжвертлюгова лінія) своїм поперечником (diameter biacromialis, 12 см) вступають плечики. Спинка плода в цей час повертається дещо допереду. Плечики опускаються на тазове дно, де здійснюється поворот, унаслідок якого diameter biacromialis стає у прямий розмір площини виходу із таза.
4 момент — бокове згинання тулуба у шийно-
Після завершення повороту плечиків народжується верхня третина переднього плечика, на межі верхньої та середньої третин його утворюється точка фіксації. Після цього відбувається згинання хребта у шийно-
5 момент — внутрішній поворот голівки. Голівка вступає стрілоподібним швом у площину входу в таз у косий розмір, протилежний тому, через який пройшли сіднички. При переході із широкої частини порожнини малого таза у вузьку розпочинається внутрішній поворот, що завершується в площині виходу із таза. Стрілоподібний шов стає відповідно до прямого розміру, мале тім'ячко повертається допереду.
6 момент—згинання голівки. Після утворення точки фіксації в ділянці підпотиличної ямки відбувається згинання голівки, в результаті якого вона прорізується малим косим розміром. Над промежиною з'являються підборіддя, обличчя, лоб, тім'я, потилиця.
Місце розташування пологових пухлин при тазових передлежаннях
Пологова пухлина при чисто сідничному передлежанні розташовується на сідницях, які від цього стають набряклими і синьо-
Алгоритм ведення вагітної з тазовим передлежанням плода в акушерському стаціонарі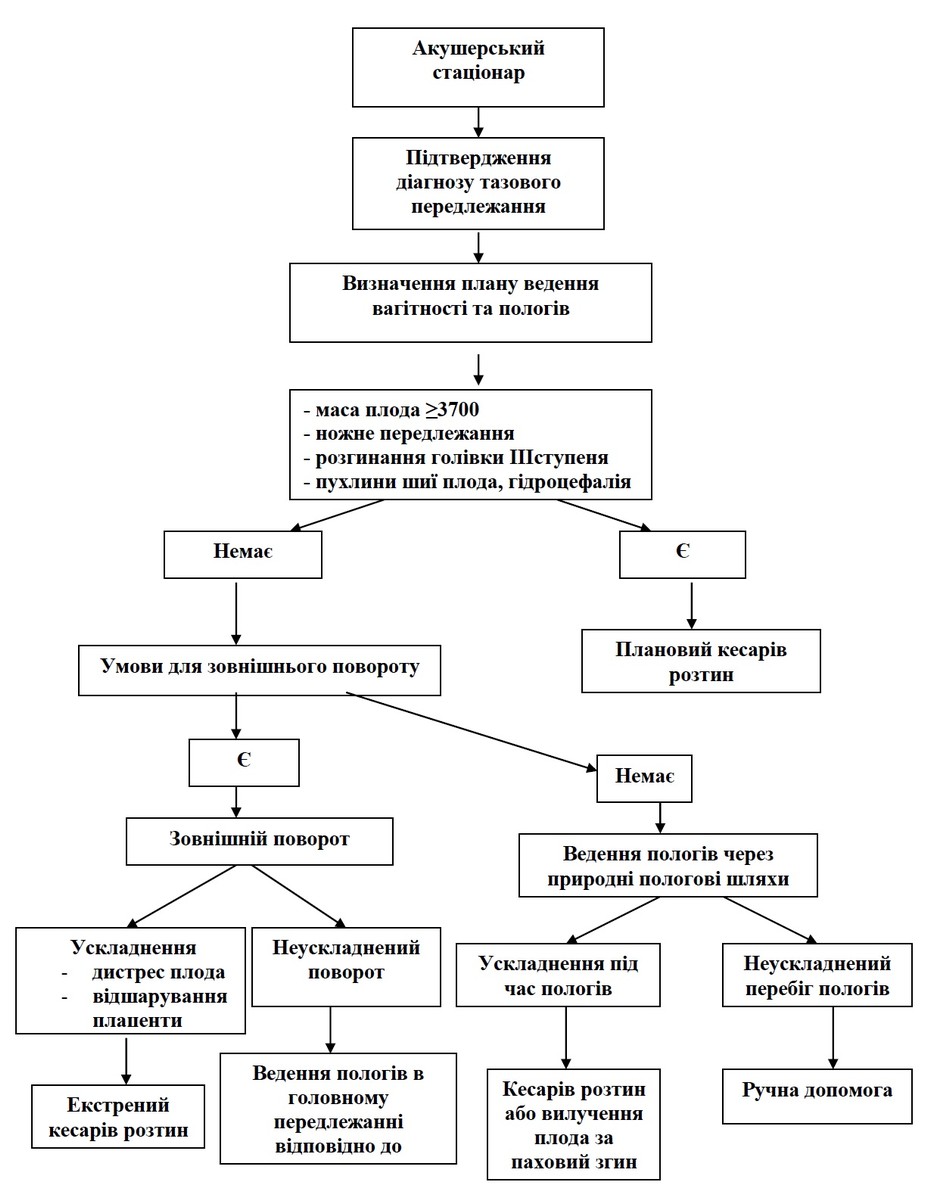
Перебіг пологів при тазових передлежаннях
Перебіг пологів при тазових передлежаннях характеризується великою кількістю ускладнень. У першому періоді пологів можливе передчасне і раннє відходження навколоплодових вод. Це ускладнення особливо часто зустрічається при ніжних передлежаннях. Тазовий кінець менший за голівку, тому він в тазі не прилягає щільно до пологового каналу, лінія стикання відсутня, передні і задні води не розділені. При кожній переймі навколо-
В другому періоді пологів також можуть виникати ускладнення: слабкість пологової діяльності, дистрес плода і асфіксія новонародженого, закидання ручок, розгинання і защемлення голівки, утворення заднього виду.
Ведення пологів при тазових передлежаннях
пологи у сідничному передлежанні веде досвідчений кваліфікований фахівець,
в І періоді – ведення партограми (без заповнення таблиці 2 на партограмі),
реєстрація КТГ протягом 15 хвилин кожні 2 години.
при розриві плодових оболонок негайно провести В.А.Д. для виключення випадіння пуповини.
ІІ період пологів:
мобілізована вена для внутрішньовенного введення 5 ОД окситоцину у 500,0 мл фізіологічного розчину NaCl (до 20 крапель за хвилину),
у присутності анестезіолога, неонатолога,
проводять епізіотомію, пудентальну анестезію за показаннями.
Плановий кесарів розтин проводять за наступними показаннями:
• очікувана маса плода 3700,0 і більше;
• ніжне передлежання плода;
• розгинання голівки плода III ступеня за даними УЗД;
• пухлини шиї плода та гідроцефалія.
КОНСЕРВАТИВНЕ ВЕДЕННЯ ПОЛОГІВ
Ведення пологів згідно із клінічним протоколом з акушерської допомоги "Тазове передлежання плода" від 27.12.2006 № 899.
• упевнитися, що є всі умови для проведення пологів через природні пологові шляхи;
• відсутні показання до кесарева розтину;
• слідкувати за перебігом І періоду пологів шляхом ведення партограми,
• реєстрація КТГ протягом 15 хвилин кожні 2 години;
• у разі розриву плодових оболонок негайно провести внутрішнє акушерське дослідження для виключення випадіння пуповини;
• ІІ період пологів вести з мобілізованою веною для внутрішньовенного введення 5 ОД окситоцину у 500,0 мл фізіологічного розчину (до 20 крапель за хвилину);
• ІІ період пологів ведуть у присутності анестезіолога, неонатолога;
• пологи у сідничному передлежанні проводить досвідчений кваліфікований фахівець;
• проведення епізіотомії за показаннями (якщо промежина погано розтягується);
• проведення пудендальної анестезії.
НЕПОВНЕ ТА ПОВНЕ СІДНИЧНЕ ПЕРЕДЛЕЖАННЯ
Ведення пологів згідно із клінічним протоколом з акушерської допомоги "Тазове передлежання плода" від 27.12.2006 № 899.
І. Народження сідниць та ніжок
-
-
-
-
-
Передчасно не тягніть плід за паховий згин, сіднички, якщо для цього немає показань (дистрес плода).
Підтримуйте плід за стегна, не тримайте за боки та живіт, оскільки можна пошкодити нирки або печінку плода.
ІІ. Народження ручок
-
-
-
-
-
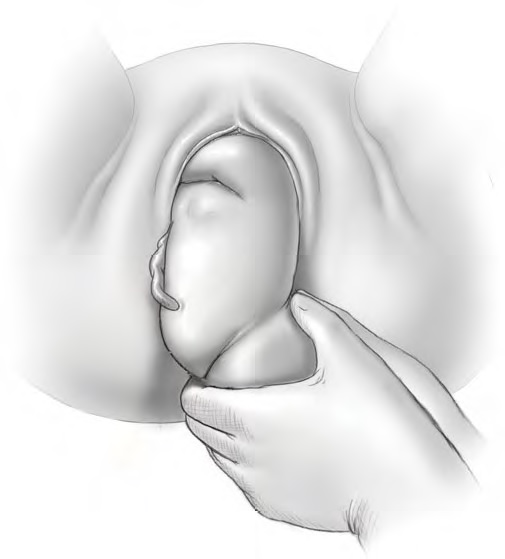
Мал. Народження передньої ручки.
Великими пальцями плід захоплюють в ділянці сідниць та крижів,
чотири пальці розташовують у ділянці стегон спереду. Під час тракції донизу (до заду)
із-
Класична ручна допомога з виведення ручок плода
-
-
-
-
-
-
-
ІІІ. Народження голівки
А. У разі неускладненого перебігу пологів, відсутності закидання ручок голівка плода народжується у стані згинання:
-
-
-
-
-
Б. Якщо в пологах надавалась класична ручна допомога для виведення плечового поясу та ручок плода, народженню голівки допомагають прийомом Морісо-
-
-
-
-
-
-
-
НОЖНЕ ПЕРЕДЛЕЖАННЯ
Ведення пологів згідно із клінічним протоколом з акушерської допомоги "Тазове передлежання плода" від 27.12.2006 № 899.
Вагітних із ножними передлежаннями зв’язку із високим ризиком травмування спинного мозку плода розроджують шляхом операції кесаревого розтину.
Проводять пологи через природні статеві шляхи у разі ножного передлежання лише у наступних випадках:
-
-
У разі дистресу плода у ІІ періоді пологів (сіднички плода на тазовому дні або врізуються) розродження проводять шляхом операції екстракції плода за паховий згин.
АЛГОРИТМ ВИКОНАННЯ МАНІПУЛЯЦІЇ
“РУЧНА ДОПОМОГА ПРИ ЧИСТО СІДНИЧНОМУ ПЕРЕДЛЕЖАННІ ЗА МЕТОДОМ ЦОВ`ЯНОВА І”
Мета:
-
-
Місце проведення: пологовий зал.
Пологи при тазових передлежаннях веде досвідчений лікар, і він же надає ручну допомогу за методом Цов’янова. Акушерка в даній ситуації асистує лікарю.
Оснащення: стерильний набір для приймання пологів, розчини лікарських засобів – спазмолітик, місцевий анестетик, розчини антисептиків, окситоцин 5 ОД, фізіологічний розчин натрію хлориду 500 мл, тупокінцеві ножиці, шприц 20 мл, голки, ватні кульки, пелюшки.
Підготуйтесь до приймання пологів відповідно до вимог.
Підготовка роділлі:
-
-
-
-
-
Підготуйте стерильний столик для пологів.
Допомогу надають з моменту прорізування сідниць.
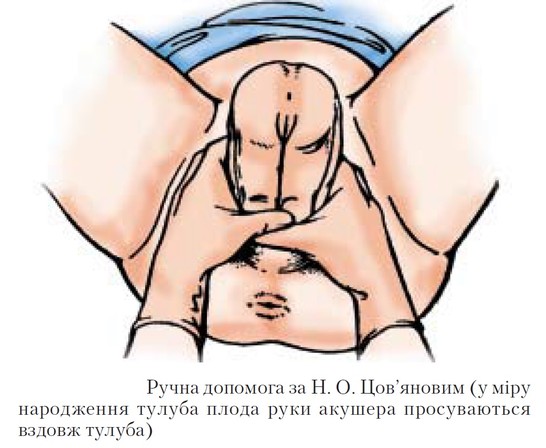
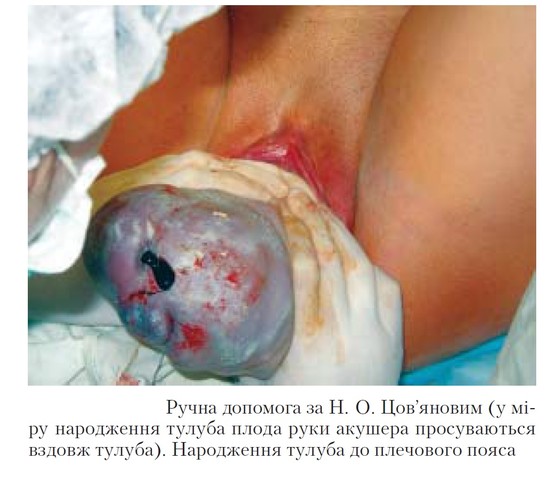
Техніка проведення
1. Розмістіть після прорізування сідниць великі пальці обох рук на притиснутих до живота ніжках плода, а інші пальці рук на – поверхні крижів, направляючи тулуб плода по осі пологового каналу.
2. При поступовому народженні тулуба руки просувають у напрямку до статевої щілини, обережно притискуючи ніжки до грудей, щоб вони не народились раніше плечового поясу.
3. Після народження нижнього кута передньої лопатки сідниці направляють вниз у бік стегна роділлі (до якого повернулась спинка плода), що полегшує народження передньої ручки.
4. Для народження задньої ручки і голівки тулуб плода спрямовують догори, на живіт роділлі.
5. Після завершення внутрішнього повороту голівка народжується самостійно, при цьому лікар піднімає тулуб вгору, до лона роділлі.
6. Якщо за 2 потуги вивести плечовий пояс і голівку за методом Цов`янова не вдається, то плечовий пояс та голівку виводять, використовуючи прийоми класичної ручної допомоги.
АЛГОРИТМ ВИКОНАННЯ МАНІПУЛЯЦІЇ
«РУЧНА ДОПОМОГА ПРИ НОЖНОМУ ПЕРЕДЛЕЖАННІ ЗА МЕТОДОМ ЦОВ`ЯНОВА ІІ»
У сучасному акушерстві допомогу по Цовянову ІІ не застосовують через високий ризик пологових травм плода, при ножному передлежанні пологорозрішують шляхом КР.
Мета:
-
-
Затримування ніжок призводить до переведення ніжного передлежання у змішане сідничне, а це сприяє повному розкриттю маткового вічка.
Місце проведення: пологовий зал.
Пологи при тазових передлежаннях веде досвідчений лікар, і він же надає ручну допомогу за методом Цов’янова. Акушерка асистує лікарю.
Оснащення: стерильний набір для приймання пологів, розчини лікарських засобів – спазмолітик, місцевий анестетик, окситоцин 5 ОД, фізіологічний розчин натрію хлориду 500 мл, розчини антисептиків, тупокінцеві ножиці, шприц 20 мл, голки, ватні кульки, пелюшки.
Підготуйтесь до приймання пологів відповідно до вимог.
Підготуйте стерильний столик для пологів.
Підготовка роділлі:
-
-
-
-
-
Допомогу надають з моменту опускання ніжок у піхву, що стає можливим при відходженні навколоплідних вод і відкритті шийки матки на 6-
Техніка проведення
1. Стерильну пелюшку покладіть на промежину роділлі.
2. Долонною поверхнею правої руки через пелюшку перешкоджайте передчасному народженню ніжок. У паузах між потугами акушер може присісти на крісло (даний етап може тривати 1-
3. При появі ознак повного розкриття шийки матки, припиніть протидію народженню ніжок. Ніжки, сідниці і тулуб плода народжуються самостійно, не зустрічаючи перешкод.
-
-
-
-
-
4. При народженні тулуба до нижніх кутів лопаток плід обережно підтримують за стегна, щоб він не звисав донизу.
5. Після народження плода до нижнього кута передньої лопатки якщо за 1-
Голівку виводять за допомогою способу Морісо -
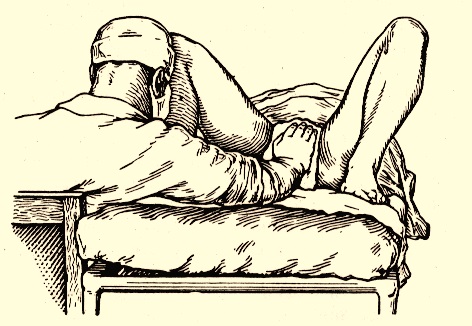
Мал. Ручна допомога при ножному передлежанні за методом Цов`янова ІІ.
Алгоритм виконання маніпуляції
«Класична ручна допомога при тазових передлежаннях»
Мета: звільнення ручок і голівки плода, який народжується у змішаному сідничному передлежанні.
Показання: закидання ручок, труднощі при народженні голівки.
Місце проведення: пологовий зал.
Оснащення: стерильний набір для приймання пологів, розчини лікарських засобів – спазмолітик, місцевий анестетик, розчини антисептиків, тупокінцеві ножиці, шприц 20 мл, голки, ватні кульки, пелюшки.
Підготуйтесь до приймання пологів відповідно до вимог.
Підготуйте стерильний столик для пологів.
Підготовка роділлі: у ІІ періоді пологів підключіть в/в крап. 5 ОД окситоцину у 500,0 мл фізіологічного розчину NaCl (до 20 крапель за хвилину),
-
-
-
-
Класична ручна допомогу надають після народження плода до нижнього кута передньої лопатки.
Техніка проведення
Перший момент – звільнення задньої ручки
Захопіть ніжки плода за гомілково-
Якщо задня (нижня) ручка при цьому самостійно не народилася, звільніть її однойменною рукою зі сторони крижової западини.
Праву ручку звільняють правою рукою, ліву ручку — лівою.
ІІ та ІІІ палець введіть в піхву з боку спинки плода, ковзаючи по лопатці, плечику до ліктьового згину і верхньої третини передпліччя.
Ручку виведіть вниз, не відводячи її від тулуба, вона повинна ковзати по личку і грудній клітці донизу, роблячи вмивальний рух.
Другий момент – переведення передньої ручки у ділянку крижової западини
Двома руками захопіть плід так, щоб великі пальці розташовувались вздовж хребта, а решта на грудній клітці.
Звільнену ручку обережно притисніть до бічної поверхні грудної клітки і поверніть плід навколо його осі на 180° так, щоб потилиця пройшла під симфізом.
Повертаючи плід, не тягніть його вниз, на себе.
Третій момент – звільнення другої ручки
Після закінчення повороту плода і переведення передньої ручки в ділянку крижової западини захопіть ніжки, відведіть їх вверх і в бік до стегна роділлі та звільніть другу ручку так само, як і першу.
Четвертий момент – звільнення голівки плода способом Морісо-
У піхву введіть кисть руки, яка останньою виводила ручку.
Покладіть плід «верхи» на передпліччя цієї руки, вказівний палець введіть у ротик плода, утримуючи голівку у зігнутому положенні.
Зовнішню руку вилоподібно розмістіть на плечовому поясі плода. ІІ і ІІІ пальці зовнішньої руки згинають і вилоподібно розміщують по боках шиї, кінці пальців не повинні натискати на ключиці й надключичні ямки.
Зовнішньою рукою проводьте тягнучі рухи – тракції: спочатку на себе і донизу, при утворенні точки фіксації – вверх, із наступним викладанням плода на передню черевну стінку роділлі.
Виведення голівки полегшується, якщо помічник натискає на неї ззовні, з боку черевної стінки над лобком.
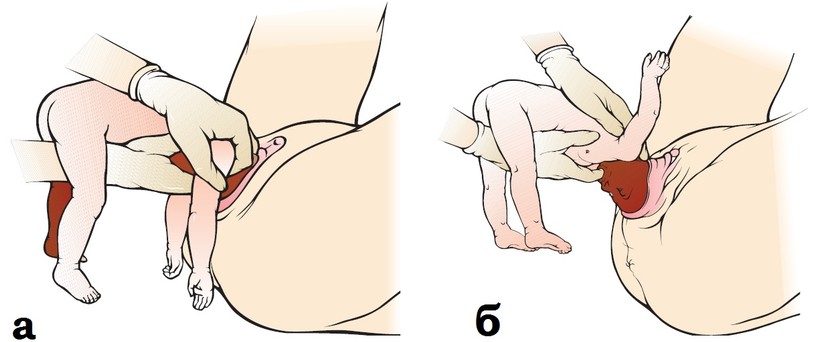
Мал. Виведення голівки способом Морісо-
а -
б -
Duale Reihe Gynekologie und Geburtshilfe, 2005.
Метод виведення голівки за Файт—Смеллі (Veit—Smellie) відрізняється від методу Морісо—Левре—Лашапелль тим, що вказівний і середній пальці розташовують на верхній щелепі (іклова ямка, fossa caninna), а не вводять у ротик плода. Вказівний палець і мізинець другої руки розмішують на плечиках плода, а середній — на потилиці (сприяє збереженню голівки в зігнутому положенні). Краще, якщо помічник при цьому натискає на голівку зверху над лобком. Не слід під час витягання докладати значних зусиль, оскільки можна розтягнути шийний відділ хребта плода і сформувати так звану гусячу шию.
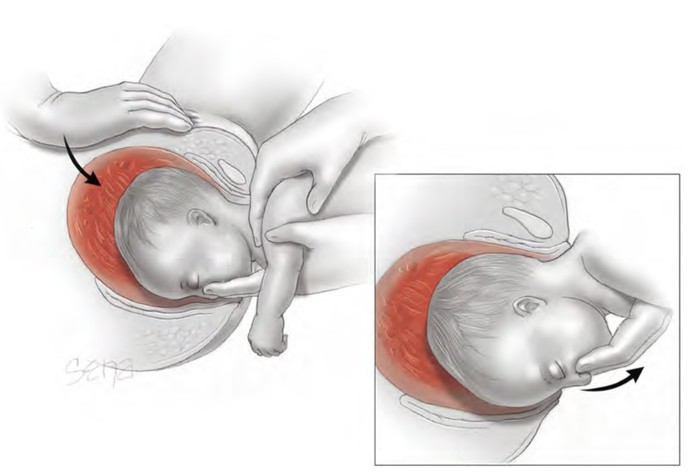
Мал. Метод виведення голівки за Файт—Смеллі (Veit—Smellie).
Вказівний і середній пальці розташовують на верхній щелепі,
помічник при цьому натискає на голівку зверху над лобком.
Williams OBSTETRICS, 23-
Ускладнення пологів при тазових передлежаннях
-
-
-
-
-
-
-
-
В ургентних ситуаціях при тазових передлежаннях проводиться операція екстракція плода за тазовий кінець, яка штучно відтворює етапи пологів у тазовому передлежанні. В зв’язку з травматичністю у сучасному акушерстві майже не застосовується. Показаннями до цієї акушерської операції є: 1) гостра акушерська патологія (відшарування плаценти, еклампсія, емболія, набряк легень, випадіння пуповини; гострий дистрес плода за відсутності умов до кесаревого розтину; 2) декомпенсація екстрагенітальних захворювань; 3) витягання плода за тазовий кінець після операції класичного повороту плода на ніжку.
Детальніше екстракція плода за тазовий кінець розглядається у темі "Розроджуючі акушерські операції".