Акушерство для студентів І та ІІ рівнів акредитації
Головне меню
Передчасні пологи
Література:
Наказ МОЗ України від 03.11.2008 № 624. Клінічний протокол з акушерської допомоги «Невиношування вагітності»
Наказ МОЗ України від 29.12.2005 № 782. Клінічні протоколи з акушерської та гінекологічної допомоги «Передчасний розрив плодових оболонок».
Актуальність теми
Недоношеність посідає перше місце серед причин перинатальної захворюваності та смертності. Значні успіхи в медицині і фармакології, досягнуті за останні 40 років, майже не вплинули на частоту передчасних пологів. Це передусім пов’язано з розмаїттям їхніх причин: вади розвитку в матері та плода, інфекції, наркоманія, травми, недоїдання, а також психологічні та соціальні фактори.
Передчасний початок пологової діяльності розцінюють не як окрему патологію, а як наслідок різних ускладнень вагітності.
Причинами перинатальної смертності у 50-
Порівняно з дітьми, народженими в термін, недоношені діти набагато частіше страждають на різні захворювання (наприклад функціональні розлади, порушення росту і розвитку) і частіше вмирають.
Тому всі зусилля мають бути спрямовані на запобігання передчасним пологам або їх припинення. У випадку, якщо передчасні пологи не можна зупинити або їх продовження є доцільнішим, їх потрібно вести в умовах, які сприяють мінімальному травмуванню матері та плода.
Для профілактики передчасних пологів широко використовують токолітичну терапію. Кількість токолітичних засобів постійно зростає. Незважаючи на це, ризик передчасних пологів останніми роками майже не змінився.
Визначення
Передчасні пологи – це пологи зі спонтанним початком, прогресуванням пологової діяльності та народженням плода масою більше 500 г у терміні вагітності з 22 тижнів до 37 тижнів.
Частота
Частота передчасних пологів становить 7—10 % усіх пологів, причому 9—10 % дітей народжуються до 37-
Фактори ризику*
1. Акушерські ускладнення (під час попередньої або теперішньої вагітності):
• тяжка артеріальна гіпертензія;
• патологія плаценти (наприклад відшарування нормально розташованої плаценти, передлежання плаценти);
• плацентарна дисфункція;
• передчасне вилиття навколоплідних вод;
• багатоводдя або маловоддя;
• народження дитини з низькою масою тіла або недоношеної дитини під час попередніх пологів;
• низький соціально-
• вік матері до 18 і понад 35 років;
• низька маса тіла жінки до вагітності;
• багатоплідна вагітність;
• короткий інтервал між вагітностями;
• надмірне збільшення маси тіла жінки під час вагітності;
• аборт в анамнезі;
• перенесений розрив шийки матки або матки.
2. Соматичні ускладнення:
• легенева або системна гіпертензія;
• захворювання нирок;
• захворювання серця;
• інфекційні захворювання: гостра системна інфекція, інфекція сечових шляхів, інфекція статевих органів (наприклад герпес, мікоплазмоз, хламідіоз), внутрішньоутробні інфекції
(наприклад цитомегаловірусна інфекція, токсоплазмоз), системні інфекції матері (пневмонія, грип, малярія), інтраабдомінальні гнійно-
холецистит, дивертикуліт);
• злісне тютюнокуріння;
• алкоголізм або наркотична залежність;
• тяжка анемія;
• порушення харчування або ожиріння;
• травма або опік у матері.
3. Хірургічні ускладнення:
• конізація шийки матки;
• старий рубець на шийці матки або на матці;
• будь-
• вроджені аномалії статевих органів: дворога матка, однорога матка або перегородка в матці;
• вроджена ІЦН.
*Джерело: Акушерство та гінекологія: У 4 т.: національний підручник / Кол. авт.; за ред. проф. В.М. Запорожана. — Т. 1: Акушерство — К.: ВСВ “Медицина”, 2013. — С. 343-
Основні групи причин передчасних пологів
• інфекційно-
• активація внаслідок стресу ( ≈ 30 %) материнсько-
• кровотеча ( ≈ 20 %)
• перерозтягнення матки ( ≈ 10 %)***
** Важливе місце посідає інфекція (одонтогенна, урогенітальна), і як наслідок хоріодецидуальний запальний синдром. При ньому внутрішньоутробне інфікування можливе без клінічних проявів інфекції в матері, а передчасні пологи розпочинаються без об’єктивних ознак інфекції. Це підтверджується виділенням мікрофлори в 12,8 % випадків із навколоплідних вод, отриманих при амніоцентезі, у жінок із загрозою передчасних пологів без клінічних проявів інфікування.
***Багатоплідна вагітність становить 12—27 % усіх випадків передчасних пологів.
Класифікація
Передчасні пологи поділяють на спонтанні й індуковані.
Спонтанні передчасні пологи можуть починатися
з регулярної пологової діяльності при цілому плодовому міхурі (ідіопатичні; близько 40—50 % випадків)
або
з вилиття навколоплідних вод за відсутності пологової діяльності (передчасне вилиття навколоплідних вод; близько 50 %).
За терміном вагітності передчасні пологи поділяють
• 22—27 тиж. — дуже ранні передчасні пологи;
• 28—33 тиж. — ранні передчасні пологи;
• 34—36 тиж. + 6 днів гестації — передчасні пологи.
Клінічна класифікація
загрозливі передчасні пологи,
передчасні пологи, що починаються,
передчасні пологи, що почалися.
Загрозливі передчасні пологи
регулярної пологової діяльності немає, окремі маткові скорочення,
шийка матки нормальна або вкорочена, довжина ш.м. — 2-
цервікальний канал відкритий до 1 см
Акушерська тактика: токолітична терапія + динамічне спостереження.
Передчасні пологи, що починаються
переймопідібний біль або перейми регулярні з інтервалом 3-
шийка матки довжиною до 1,5 см, згладжується і розкривається.
Акушерська тактика: можливе пролонгування вагітності (токолітична терапія + динамічне спостереження).
Передчасні пологи, що почалися
пологова діяльність регулярна: перейми кожні 3—5 хв,
шийки матки відкриття понад 3 см.
Акушерська тактика (відкриття шийки матки до 3 см і більше, підтікання навколоплідних вод у поєднанні з ознаками інфекції), пролонгування вагітності недоцільно.
Діагностика передчасних пологів
термін вагітності
більше 22 тижнів
біль
внизу живота та крижах
виділення
слизово-
пологова діяльність
регулярна, частота -
тривалість перейми -
шийка матки (зміна форми та розташування)
вкорочення
згладжування
розкриття
передлегла частина
поступове опускання до малого тазу.
Критерії початку пологової діяльності
Джерело: American Academy of Pediatrics and American College of Obstetricians and Gynecologist
1. Чотири маткових скорочення протягом 20 хвилин, чи вісім протягом 60 за даними токографії, що супроводжуються прогресивними змінами в шийці матки.
2. Відкриття маткового зіву більш ніж 1см.
3. Вкорочення шийки матки більш ніж на 80 % (0,5 см).
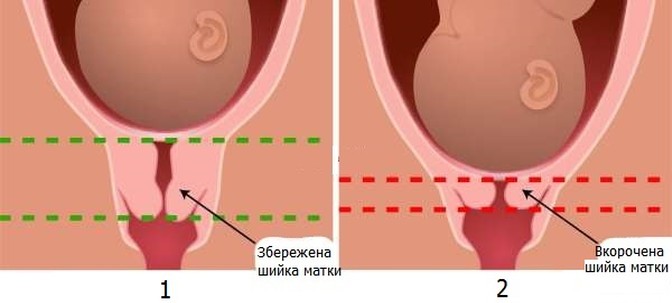
Мал. Схематичне порівняння шийки матки під час вагітності (1) та шийки матки зі структурними змінами (2).
Перебіг передчасних пологів (ускладнення)
1. Передчасні пологи майже в 45 % випадків починаються з передчасного вилиття навколоплідних вод.
2. При передчасних пологах нерідко виникають аномалії пологової діяльності: слабкість (3,2 %), дискоординація, надмірна пологова діяльність (18,8 %), неправильне положення плода (6-
3. Передчасні пологи часто бувають стрімкими (14,7 %) у зв’язку з ІЦН. Болючі перейми спостерігаються у 77 % роділь. Водночас тривалість пологів може збільшитися внаслідок незрілості шийки матки, непідготовленості системи нейрогуморальних і нейроендокринних механізмів регуляції пологових сил.
4. Під час передчасних пологів найчастішим ускладненням є допологова кровотеча внаслідок відшарування низько або нормально розташованої плаценти чи її передлежання. Нерідко спостерігаються також кровотечі в послідовий і ранній післяпологовий періоди внаслідок затримки частин плаценти.
5. Нерідко виникають інфекційні ускладнення під час пологів (хоріоамніо-
6. Під час пологів часто спостерігається гіпоксія плода. Недоношений плід зазнає тривалої хронічної гіпоксії; адаптаційні можливості його різко знижені.
*Джерело: Акушерство та гінекологія: У 4 т.: національний підручник / Кол. авт.; за ред. проф. В.М. Запорожана. — Т. 1: Акушерство — К.: ВСВ “Медицина”, 2013. — С. 355.
Тактика ведення передчасних пологів
На тактику ведення передчасних пологів вливає
термін вагітності
стан навколоплідних вод (50% передчасних пологів розпочинається після передчасного розриву плодових оболонок ПРПО)
супутня акушерська патологія
стан роділлі та плода
наявність інфекції
регулярна пологова діяльність та ін.
Основні напрями акушерської тактики
1. Прогнозування початку передчасних пологів.
2. Підвищення життєздатності плода (профілактика респіраторного дистрес-
3. Пролонгування вагітності.
4. Корекція гемостазіологічних порушень.
5. Профілактика і лікування інфекційних ускладнень (у тому числі в разі ПРПО).
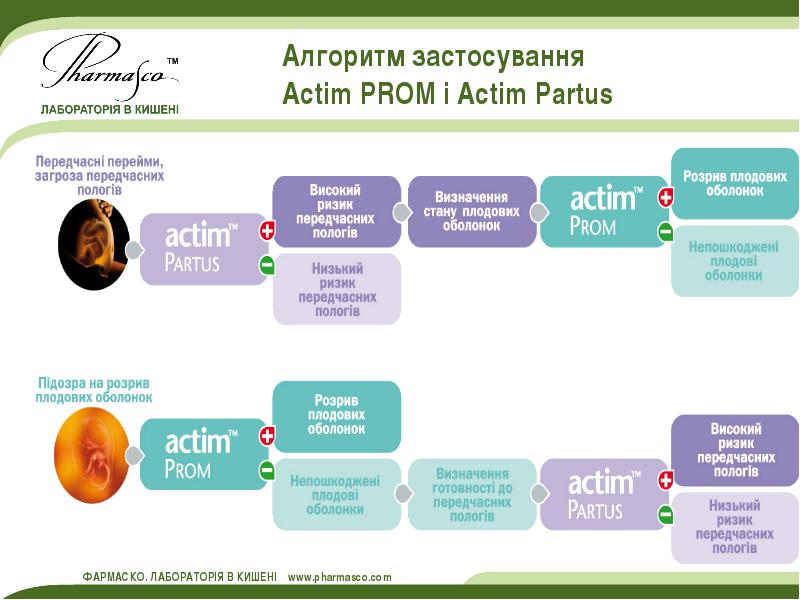
Прогнозування початку передчасних пологів
Приблизно в 50 % випадків скоротлива діяльність матки спонтанно припиняється.
Методи, які дають змогу передбачити розвиток передчасних пологів навіть за відсутності пологової діяльності:
-
-
-

Фото. Набір тест-
Тест (Actim Partus) ґрунтується на визначенні у цервікальному слизі фосфорильованого протеїну-
Профілактика респіраторного дистрес синдрому плода
Мета профілактики РДС
підвищення життєздатності плода.
Термін вагітності
від 24 до 34 тижнів.
Препарати
дексаметазон по 6 мг кожні 12 годин в/м на курс 24мг
або
бетаметазон по 12 мг кожні 24 години, на курс 24мг.
Застереження
-
-
Фото. Лоракорт, кортикостероїд. Показання: допологова профілактика респіраторного дистрес-
Пролонгування вагітності – токолітична терапія
Умови проведення токолізу
термін вагітності до 34 тижнів
розкриття шийки менше 3 см
відсутні амніоніт, прееклампсія, кровотеча
задовільний стан плода.
Мета токолітичної терапії
пролонгувати вагітність на 48 годин для проведення профілактики РДС у новонародженого та переведення вагітної на вищий рівень.
Препарати для токолізу
ніфедипін (фарм. група блокатори кальцієвих каналів) 10 мг сублінгвально кожні 15 хв. впродовж першої години до припинення перейм, потім по 20 мг 3 р/добу.
або
гексопреналін (фарм. група бета-
або
трактоцил — селективний антагоніст рецепторів окситоцину, що володіє специфічною тропністю до рецепторів матки, зменшує частоту її скорочень і сповільнює скоротливу діяльність міометрія. Крім високої ефективності трактоцил має добру переносимість, не спричинює підвищення ЧСС ні у вагітної, ні у плода. Препарат забезпечує найвищу ефективність у разі негайного призначення одразу після встановлення діагнозу передчасних пологів.
Протипоказання до проведення токолізу гексопреналіном:
серцево-
порушення серцевого ритму
тиреотоксикоз
цукровий діабет
хоріоамніоніт
багатоводдя
підозра на передчасне відшарування нормально розташованої плаценти
на неспроможність рубця на матці.
Побічна дія токолізу гексопреналіном:
головний біль
запаморочення
тремор
тахікардія
шлуночкова екстрасистолія
болі у серці, зниження AT
гіпокаліемія
зниження діурезу
набряки.
У разі виникнення тахікардії у роділлі під час проведення токолізу гексопреналіном (> 100 уд./хв.) показано введення верапамілу та препаратів калію.
Введення глюкортикоїдів на фоні інфузїї гініпралу може спричинити набряк легень у роділлі
Зауваження
доведено, що сульфат магнію не має вираженої токолітичної активності, не попереджує передчасні пологи, і в тричі підвищує постнатальну смертність,
якщо передчасні пологи прогресують, згладжування та розкриття шийки матки триває – токоліз відміняють.
Фото. Гініпрал, препарат першої лінії токолітичної терапії.
Корекція гемостазіологічних порушень
Загрозливі передчасні пологи, зміни стану плода, активація вірусно-
У цих випадках препаратами першого вибору є низькомолекулярні гепарини, які застосовують у профілактичних або лікувальних дозах (під контролем гемостазу): клексан у профілактичній дозі 20-
Профілактика і лікування інфекційних ускладнень
Під час передчасних пологів за умови цілого плодового міхура рекомендують рутинне застосування антибіотиків.
Профілактичне призначення антибіотиків сприяє уповільненню процесу пологів і зниженню материнської та неонатальної інфекційної захворюваності.
Абсолютно показане застосування антибіотиків при бактеріальному вагінозі, хламідіозі, безсимптомній бактеріурії, гонококовій інфекції, стрептококів групи В.
У приймально-
-
-
-
-
загальний огляд,
вимірює температуру тіла,
пульс,
артеріальний тиск,
частоту дихання,
обстеження внутрішніх органів;
-
вимірювання висоти стояння дна матки,
вимірювання окружності живота
вимірювання розмірів тазу
аускультацію серцебиття плода
-
-
визначають положення, вид та позицію плода,
характер пологової діяльності,
розкриття шийки матки
період пологів,
положення голівки плода відносно площин таза
-
Особливості ведення передчасних пологів
Антибактеріальну терапію під час полоігв здійснюють у разі наявності ознак інфекції.
Через 2 години після початку токолізу підтвердити діагноз передчасних пологів констатацією згладжування, чи розкриття шийки матки.
Якщо передчасні пологи прогресують:
токоліз відміняють
пологи ведуть згідно партограми
наркотичні анальгетики не використовуються
обов’язкова присутність лікаря педіатра-
підготовлене обладнання для допомоги новонародженому
температура в пологовому залі 28°С
якщо не відбулося своєчасного вилиття навколоплідних вод, в асептичних умовах проводять амніотомію
потужна техніка -
рутинну епізіо-
після народження дитину передають неонатологу або викладають на груди матері.
Передчасний розрив плодових оболонок
Визначення
Передчасний розрив плодових оболонок (ПРПО) -
Частота
Спостерігається у 10 -
Діагностика ПРПО
1. Огляд шийки матки в дзеркалах -
2. У разі утруднень проводять диференціальну діагностику навколоплодових вод з сечею, підвищеною секрецією вагінальних і цервікальних залоз перед пологами з використанням тестів:
-
-
-
-
-
-
3. УЗД -
У разі виявлення маловоддя та за умови хоча б одного позитивного тесту на навколоплодові води встановлюється діагноз ПРПО.
Спонтанна пологова діяльність (без спроб індукції пологової діяльності) за умови доношеної вагітності розвивається у 70 % вагітних протягом перших 24 годин від моменту констатації розриву плодових оболонок, а у 90 % -
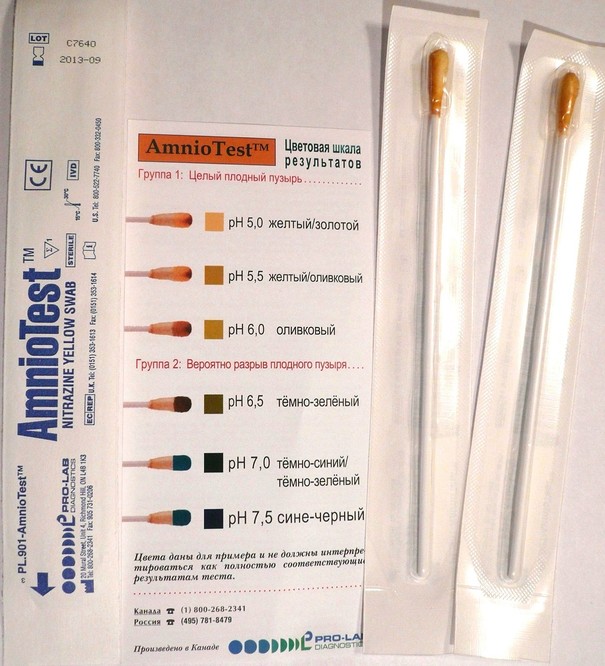
Фото. Нітразиновий тест -
Ведення вагітних з підозрою на ПРПО
1. Госпіталізація в стаціонар III рівня з 22 до 34 тижнів.
З 35 тижнів розродження моживе у закладах II рівня.
2. Обстеження при госпіталізації:
-
-
-
-
-
-
-
Внутрішнє акушерське дослідження за відсутності пологової діяльності та протипоказань до очікувальної тактики ведення вагітної не проводиться
Очікувальна тактика показана
-
-
-
-
Спостереження
-
-
-
-
-
-
Ведення вагітних в терміні 22 -
-
-
Ведення вагітних в терміні 26-
-
-
-
Ведення вагітних в терміні 35-
-
-
-
-
-
-
Ведення вагітних в терміні 37-
-
-
-
-
Тактика ведення вагітних при наявності інфекційних ускладнень
-
-
-
Роль акушерки ФАПу в наданні допомоги на догіоспітальному рівні
Алгоритм дії* при підозрі на передчасний розрив плодових оболонок на догоспітальному етапі – до приїзду швидкої допомоги та обов’язкове заповнення супровідного листка:
• встановлення гестаційного терміну;
• огляд шийки матки у дзеркалах (для діагностики відходження навколоплідних вод);
• визначення орієнтовного часу розриву плодових оболонок за даними анамнезу;
• діагностика наявності пологової діяльності зовнішніми методами.
Показана госпіталізація в акушерський стаціонар ІІІ рівня надання допомоги з 22 до 34 тижнів вагітності.
Внутрішнє акушерське дослідження при підозрі на ПРПО та відсутності пологової діяльності до госпіталізації у стаціонар не проводиться, проводиться лише огляд шийки матки в дзеркалах.
* Джерело: «Ведення фізіологічної вагітності». Методичний посібник. -