Акушерство для студентів І та ІІ рівнів акредитації
Головне меню
Передчасне відшарування нормально розташованої плаценти
Актуальність теми
У третині випадків передчасне відшарування нормально розташованої плаценти є причиною масивної кровотечі, геморагічного шоку та ДВЗ-
Знати:
-
-
-
-
-
Вміти:
-
-
-
Виконувати навички:
-
-
Література
Акушерство та гінекологія: У 4 т.: національний підручник / за ред. акад. НАМН України, проф. В.М. Запорожана. — К.: ВСВ “Медицина”, 2013. — С.625-
Наказ від 24 березня 2014 року № 205. Клінічний протокол “Акушерські кровотечі”.
Патологічне і оперативне акушерство: підручник / І.Б. Назарова, В.Б. Самойленко, Н.П. Муштенко, І.Г. Шембєлєв, за ред. П.М. Баскакова. — К.: ВСВ «Медицина», 2012. – С. 214-
Запитання для самоконтролю до теми «Передчасне відшарування нормально розташованої плаценти»
1. Назвіть основні причини передчасного відшарування нормально розташованої плаценти.
2. Назвіть срияючі фактори передчасного відшарування нормально розташованої плаценти.
3. Назвіть жінок групи ризику по передчасному відшаруванні плаценти.
4. Опишіть клініку передчасного відшарування нормально розташованої плаценти, назвіть основні симптоми.
5. Назвіть методи діагностики передчасного відшарування нормально розташованої плаценти.
6. Роль акушерки ФАПу у наданні допомоги вагітній із передчасним відшаруванням нормально розташованої плаценти.
7. Опишіть акушерську тактику при передчасному відшаруванні нормально розташованої плаценти.
8. Назвіть особливості спостереження та догляду за пацієнткою із передчасним відшаруванням плаценти.
9. Опишіть акушерську тактику щодо розродження пацієнток із передчасним відшаруванням нормально розташованої плаценти.
Визначення
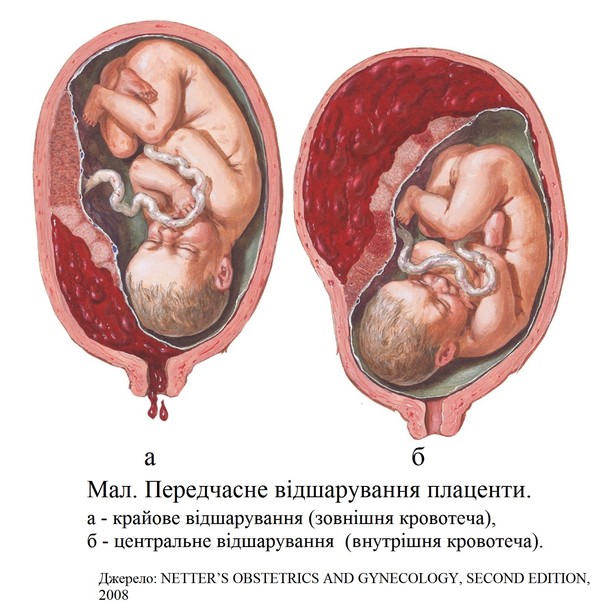
Передчасне відшарування нормально розташованої плаценти (ПВНРП) – це відшарування нормально розташованої плаценти під час вагітності або у І – ІІ періодах пологів що призводить до кровотечі. Кровотеча може бути зовнішньою (вагінальна кровотеча) та внутрішньою (формування ретроплацентарної гематоми).
Частота 1-
Класифікація (в залежності від ступеня відшарування плаценти)
1. Повне відшарування (відшарування всієї плаценти).
2. Часткове відшарування:
-
-
Фактори ризику ПВНРП
-
-
-
-
-
-
-
-
-
-
-
-
-
-
Етіологія
1. Фактори, що сприяють розвитку цього ПВНРП:
• прееклампсія (тривалий перебіг, неадекватне лікування);
• екстрагенітальні захворювання (артеріальна гіпертензія, артеріальна гіпотензія, вади серця, захворювання нирок, цукровий діабет, захворювання щитоподібної залози, захворювання кіркової речовини надниркових залоз, туберкульоз, сифіліс тощо);
• ізосерологічна несумісність крові матері і плода за системою АБО-
• захворювання крові (вроджені та набуті тромбофілії, коагулопатії);
• дегенеративно-
• аномалії розвитку матки; розташування плаценти в проекції лейоматоз-
• переношена вагітність.
2. Фактори, що провокують ПВНРП на фоні наявних порушень:
• перерозтягнення стінок матки внаслідок багатоводдя, багатоплідної вагітності, наявності великого плода;
• швидке вилиття навколоплідних вод при багатоводді; травма (падіння, удар у живіт);
• зовнішній поворот плода;
• грубе акушерське дослідження;
• коротка пуповина;
• дискоординація скоротливої діяльності матки;
• нераціональне застосування утеротонічних засобів під час пологів;
• народження першого плода при монохоріальній двійні.
ПВНРП частіше розвивається в жінок, які народжують уперше.
У разі передчасних пологів ПВНРП спостерігається втричі частіше, ніж при термінових.
Мал. Тупа травма живота, одна з причин передчасного відшарування плаценти.
Джерело: Williams OBSTETRICS, 24th edition, 2014. Cunningham F. Gary, MD
Патогенез ПВНРП пов’язаний із:
• структурними змінами у стінках судин субплацентарної зони;
• повною або частковою обтурацією спіральних артерій унаслідок атеросклеротичних змін;
• зниженням еластичності стінки судин і підвищенням її проникності;
• патологічна незрілість ворсинчастого простору;
• порушення венозного відтоку крові з міжворсинчастого простору;
• підвищення тиску в міжворсинчастому просторі;
• розлади судинно-
Ретроплацентарна гематома
У разі відшарування плаценти ближче до її центральної частини утворюється ретроплацентарна гематома:
-
-
-
Відшарування плаценти ближче до краю
-
-
Хронічний ДВЗ-
Клінічно на тлі кровотечі це виражається у розвитку порушення мозкового кровообігу, коматозного стану, гострої нирково-
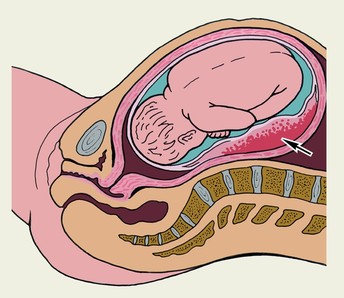
Мал. Формування ретроплацентарної гематоми, зовнішня кровотеча відсутня.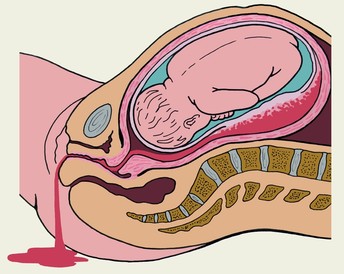
Мал. Зовнішня кровотеча при крайовому відшаруванні плаценти.
Клінічні симптоми
1. Больовий синдром: гострий біль у проекції локалізації плаценти, що потім поширюється на всю матку, поперек, спину і стає дифузним. Біль найвираженіший при центральному відшаруванні і може бути неінтенсивним у разі крайового відшарування. При відшаруванні плаценти, що розташована на задній стінці, біль може імітувати ниркову коліку.
2. Гіпертонус матки аж до тетанії, який не вдається усунути шляхом застосування спазмолітичних, токолітичних препаратів.
3. Інтенсивність кровотечі із піхви може варіювати залежно від ступеня тяжкості та характеру (крайове або центральне відшарування) від незначної до масивної. Якщо формується ретроплацентарна гематома, зовнішньої кровотечі може не бути.
Діагностика
1. Оцінка стану вагітної, який залежатиме від величини відшарування, об’єму крововтрати, появи симптомів геморагічного шоку або ДВЗ-
2. Зовнішнє акушерське дослідження:
• гіпертонус матки;
• збільшення матки, можлива її деформація з локальним випинанням, якщо плацента розташована по передній стінці;
• болючість при пальпації;
• утруднення або неможливість пальпації та аускультації серцебиття плода;
• поява симптомів дистресу плода або його загибель.
3. Внутрішнє акушерське дослідження:
• напруженість плодового міхура;
• при вилитті навколоплідних вод можливе їх забарвлення кров’ю;
• кровотеча різної інтенсивності із матки.
4. УЗД (ехо-
У разі відсутності зовнішньої кровотечі діагноз ґрунтується на
-
-
-
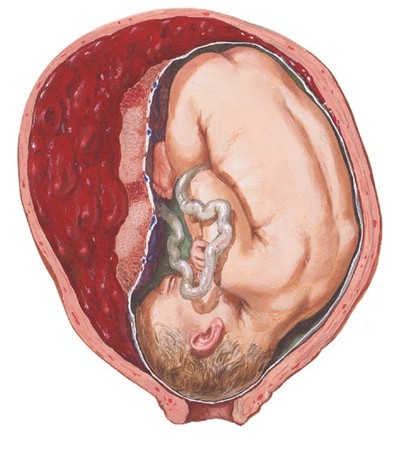
Мал. Повне відшарування плаценти. Передлегла голівка перекриває маткове вічко, зовнішня кровотеча відсутня.
Матка Кувелера
Кров із ретроплацентарної гематоми просякає стінку матки і формує матку Кувелера (матково-
Фото. Матка Кувелера.
Акушерська тактика. Лікування
Мала кровотеча
-
-
-
-
-
Припинення кровотечі у вагітних з підозрою на ПВНРП – при відсутності больового синдрому та підвищення тонусу матки -
Розродження в строк пологів.
Велика крововтрата (оцінена від 250 до 1000 мл) – показання до ургентного розродження шляхом КР.
-
-
-
-
-
-
-
-
-
-
-
-
-
Заходи із зупинки кровотечі та відновлення ОЦК впродовж перших 30 хв. з початку кровотечі достовірно підвищують частоту виживання пацієнтів.
У разі масивної крововтрати трансфузія еритроцитарної маси та СЗП у співвідношенні 1:1 відвищує частоту виживання пацієнтів у 8 разів.
-
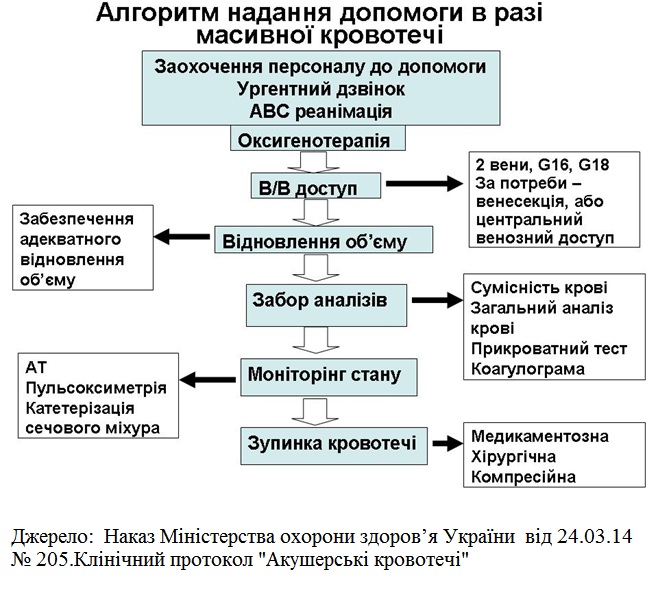
Кесарів розтин при ПВНРП
Не залежно від стану плода (ЧСС + або внутрішньоутробна загибель плоду) після стабілізації стану матері → ургентний КР (вийняток -
При наявності ЧСС плоду має бути присутнім неонатальний реаніматолог під час операції.
Підготувати все до лікування масивної післяпологової кровотечі.
Катетирізація центральної вени анестезіологом для оцінки ЦВТ.
З метою збереження матки відразу після вилучення дитини утеротоніки (окситоцин або ергометрин, карбетоцин, простагландини Е1 та Е2) та вазоконстриктори -
В разі надмірної крововтрати застосовувають хірургічний гемостаз:
-
-
-
-
В разі ровитку коагулопатії лікування ДВЗ-

Терліпресин син. Реместип — синтетичний аналог гормону задньої долі гіпофізу — вазопресину. Ефекти: виражений вазоконстрикторний та антигеморагічний. Зниження кровообігу в паренхімі внутрішніх органів. Спричиняє спазм артеріол і венул в паренхімі внутрішніх органів, скорочення гладкої мускулатури стінки стравоходу, підвищення тонусу та перистальтики кишечнику загалом. Стимулює гладку мускулатуру матки, у тому числі при відсутності вагітності. Форма випуску Реместип 0.1 мг/мл 2мл №5. Доза, місцево: 2 ампули (400 мкг) розвести в співвідношенні 1:2 фізіологічним розчином до 10 мл, обколоти матку. Максимальний ефект очікуємо через 5-
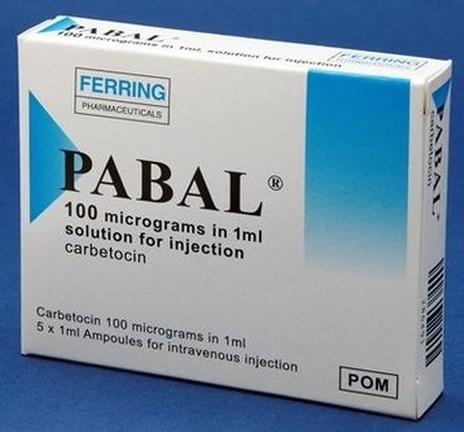
Карбетоцин син. Пабал 100 мкг/мл 1мл №5 – агоніст окситоцину тривалої дії; зв’язується з рецепторами окситоцину міометрія, після введення початок дії з потужними скороченнями досягається протягом 2 хв.; одноразове введення 100 мкг карбетоцину в/в після народження дитини є достатнім для підтримання адекватної скоротності матки, що запобігає атонії матки й надмірній крововтраті порівняно з інфузією окситоцину протягом декількох год.
Пабал вводять лише внутрішньо венно, у дозі 1 мл одноразово лише після проведення кесаревого розтину й народження дитини. Пабал слід вводити одразу після пологів, бажано перед відокремленням плаценти. Надалі препарат вводити не слід.