Акушерство для студентів І та ІІ рівнів акредитації
Головне меню
Післяпологовий мастит
Актуальність теми.
У структурі гнійно-
Акушерка повинна вміти діагностувати післяпологовий мастит та кваліфіковано проводити профілактику, вчасно направляти для стаціонарного лікування та проводити подальший догляд за пацієнткою. Вміло проводити санітарно-
Знати:
-
-
-
-
Вміти:
-
-
-
Виконувати навички:
-
-
-
Література:
Кіт О.М., Ковальчук О.Л., Вардинець І.С, Боб А.О. Хірургія. -
Назарова, І.Б. Фізіологічне акушерство: підручник /І.Б. Назарова, В.Б. Самойленко.— К.:Медицина, 2009. — С. 213-
Патологічне і оперативне акушерство: підручник / І.Б. Назарова, В.Б. Самойленко, Н.П. Муштенко, І.Г. Шембєлєв,за ред. П.М. Баскакова. — К.: ВСВ «Медицина», 2012. – С.
Усенко О.Ю. Хірургія: підручник / О.Ю. Усенко, Г.В. Білоус, Г.Й. Путинцева. — 2-
Запитання для самоконтролю до теми «Післяпологовий мастит»
1. Назвіть збудники, вхідні ворота, причини розвитку післяпологового маститу.
2. Назвіть класифікацію післяпологового маститу.
3. Опишіть клінічну картину інфільтративної форми післяпологового маститу.
4. Опишіть клінічну картину гнійної форми післяпологового маститу.
5. Назвіть методи діагностики післяпологового маститу.
6. Опишіть лікувальну тактику при інфільтраційній формі маститу.
7. Опишіть лікувальну тактику при гнійній формі післяпологового маститу.
8. Назвіть заходи щодо попередження розвитку післяпологового маститу.
9. Опишіть основні принципи догляду за грудними залозами під час годування.
10. Опишіть техніку правильного зціджування молока.
Лактостаз
Лактостаз -
В перший тиждень після пологів, коли молозиво перетворюється на зріле молоко, груди породіллі стають повними. Це нормальне явище і на 3-
Профілактика латкостазу. Застій молока можна попередити, якщо:
-
-
-
-
Лікування лактостазу
-
-
-
-
-
-
-
-
-
-
Із захворювань молочних залоз у післяпологовий період найчастіше бувають тріщини сосків та лактаційний мастит.
Тріщини сосків
У перші дні після пологів часто на сосках молочних залоз утворюються тріщини. Тріщини сосків утворюються на 2-
Причини утворення тріщин сосків є недостатня підготовка молочних залоз під час вагітності, неправильна техніка годування дитини (захоплювання сосків без навколососкового кола, тривале годування, значна сила ссання дитини, лактостаз). Частіше тріщини виникають на сосках неправильної форми (плоскі, втягнуті, бородавчасті, дуже малі й надто великі).
Вони є вихідними ворітьми для збудників інфекції, які, проникнувши у молочну залозу, можуть спричинити мастит.
Клінічна картина:
• біль при годуванні, тріщини сосків дуже болючі при годуванні;
• тріщини, які можна визначити візуально, це невеликі ранки на місці пошкодження шкіри сосків мають вигляд тонких смужок, вкритих кірочкою засохлої крові або гною, вони бувають поверхневими і глибокими;
• гіперемія;
• глибокі тріщини при акті смоктання кровоточать (періодичні виділення крові з поверхні тріщини).
Класифікація тріщин сосків ґрунтується на візуальній оцінці ушкодження сосків: I ступінь -
Лікування. Змащування сосків олією шипшини, обліпихи, соком каланхое, алое, нагідок (календули), спиртовим розчином брильянтової зелені, стерильним молочнокислим продуктом «Наріне». Потім сосок витирають сухим стерильним ватяним жмутиком і вводять у рот малюка. Після годування сосок і навколососкове коло обробляють таким самим способом і змазують 1 % спиртовим розчином брильянтового зеленого. Годувати дитину цією груддю можна. За наявності глибоких, що довго не гоються, болючих тріщин сосків годують дитину через накладку. Якщо тріщини зумовлюють нестерпний біль при смоктанні, цією груддю не годують 1-
Профілактика. Під час вагітності жінці необхідно готувати молочні залози та соски до годування дитини. У подальшому вона має дотримуватися правил годування, перед кожним годуванням мити молочні залози теплою кип'яченою водою, а після нього -
Гігієна жінки, яка годує груддю
-
-
-
-
-
-
-
Догляд за молочними залозами 
1. Один раз на добу, краще перед першим годуванням, треба прийняти теплий душ або вимити груди теплою водою з милом, одягти чисту білизну.
2. Перед кожним годуванням треба мити руки з милом.
3. Перед годуванням обробляти сосок дезінфікуючими розчинами не потрібно.
4. Перші три дні, залежно від стану жінки, вона може годувати дитину лежачи в ліжку, потім краще годувати сидячи.
5. Потрібно слідкувати, щоб немовля захоплювало не тільки сосок, а й навколососкову ділянку, особливо її нижню частину.
6. Мати повинна стежити, щоб молочна залоза не закривала носик дитини.
7. Годувати дитину треба з обох грудей досита.
8. Після кожного годування слід зцідити молочну залозу, не травмуючи її.
9. Щоразу після годування та зціджування обмити сосок та навколососкову ділянку перекип'яченою водою і висушити.
10. При грудному вигодовуванні дитина отримує достатню кількість води, тому пиття не потребує.
11. Якщо при достатній лактації у матері дитина через деякий час після годування збуджена, плаче, таких дітей можна поїти кип'яченою водою або 5% розчином глюкози -
Під час годування медсестра вчить жінку правильно прикладати дитину до грудей, слідкує, щоб перші годування не тривали більше 3-
Зціджування грудного молока
Правильне грудне вигодовування і нормальна лактація в матері, як правило, не потребують зціджування грудного молока. Однак медичний персонал родопомічних лікувальних закладів повинен добре володіти методикою зціджування молока і навчати цьому жінку ще під час вагітності та в перші дні після пологів у зв'язку з можливим виникненням показань до проведення цієї процедури.
Необхідність зціджування грудного молока виникає за умови збереження і підтримки лактації за наявності тимчасових протипоказань до грудного вигодовування з боку матері або дитини:
-
-
-
-
-
-
За відсутності перелічених показань зціджування грудного молока не лише не корисне, а й може бути шкідливим для жінки, особливо при порушенні правильної техніки (травмування тканини грудної залози, необгрунтована стимуляція продукції молока).
Грудне молоко найкраще забезпечує адаптацію новонародженого до умов позаутробного існування. У перші 2-
Матір повинна якомога раніше після пологів розпочати зціджування молока і проводити його по 15-
Техніка зціджування
1. нахилитись вперед і підтримувати молочну залозу рукою.
2. великий палець руки розмістити на ареолі над соском, вказівний та середній -
3. несильно стиснути пальцями ареолу у напрямку до грудної клітки.
4. обережно натиснути на молочні пазухи за соском, нижче ареоли.
5. зціджувати необхідно таким чином, щоб пальці рухалися у горизонтальному положенні:
-
-
6. необхідно підтягувати великий палець вперед до соска, переводячи тиск з великого пальця на вказівний. За допомогою таких рухів буде зціджуватись молоко із грудей без шкоди для чутливої тканини грудей. Ритмічно повторювати ці рухи до повного спорожнення грудей.
7. повторювати ці рухи необхідно до тих пір, поки молоко не почне капати, а потім воно потече струменем.
8. час від часу м'яко проводити масаж всієї груді у напрямку до соска, виявляючи щільність у молочній залозі.
9. для повного спорожнення грудей зціджуйте обома руками кожну із грудей, пересуваючи пальці навколо ареоли, щоб були задіяні всі молочні пазухи.
10. повторювати рухи слід до тих пір поки молочна залоза не встане м'якою і не перестане витікати молоко.
Слід уникати
1. Не стискайте груди, оскільки ви можете пошкодити тканину грудей.
2. Не ковзайте руками по грудях, від цього може виникнути пекуче відчуття болю.
3. Не натягуйте сосок, щоб не розтягнути тканину грудей.
Стимуляція зціджування молока
1. Помасуйте молочні канали, натискаючи подушечками пальців або долонею на стінки грудей, починаючи зверху. Пальці повертайте циркулярними рухами, концентруючись декілька секунд на одному місці. Спіральними рухами наближайтесь до ареоли. Рухи подібні тим, як проводиться обстеження грудей.
2. Постукайте пальцями по грудях починаючи зверху і до соска. Таким чином ви і розслабляєте груди і стимулюєте виток молока.
3. Нахиліться вперед та потрусіть грудьми -
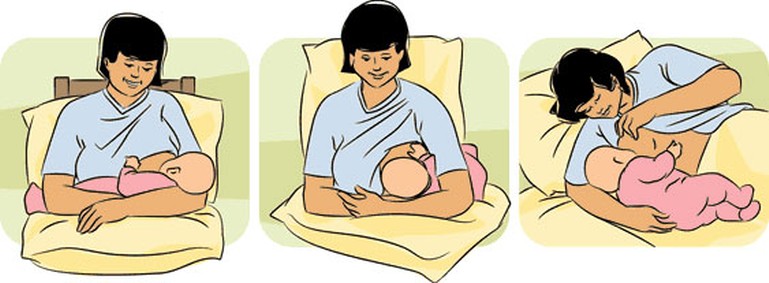
Мал. Пози при годуванні. Детальніше читайте на сайті www.malecha.org.ua
Післяпологовий мастит
Післяпологовий мастит — запальне захворювання грудної (молочної) залози бактеріального генезу, що розвивається після пологів і пов'язане з процесом лактації.
Епідеміологія
Виникає в перші дні і місяці (до 4 місяців) лактаційного періоду, в основному на 7-
Мастит переважно виникає у першородячих старше 30 років.
У більшості (90%) випадків уражена одна молочна залоза.
Частота коливається від 2-
У 10-
Найчастіше до процесу залучається зовнішній квадрант залози, надалі запалення може обмежитися первинною топографією або розповсюдитися на інші ділянки молочної залози.
Характерною особливістю запального процесу у молочній залозі є його прогресивне поширення, незважаючи на проведення лікувальних заходів.
Сприяючі фактори:
-
-
-
-
-
Інфікування молочних залоз може відбутися з осередку хронічної інфекції, а також при попаданні мікроорганізмів ззовні від хворих з різними проявами гнійно-
Основним збудником захворювання є стафілокок (80 %), стрептокок (15%) та мікробні асоціації.
Мастит може виникати і у жінок без лактації (нелактаційний мастит), а також у чоловіків. Поширення інфекції в молочній залозі відбувається по молочних протоках, лімфатичних та кровоносних судинах.
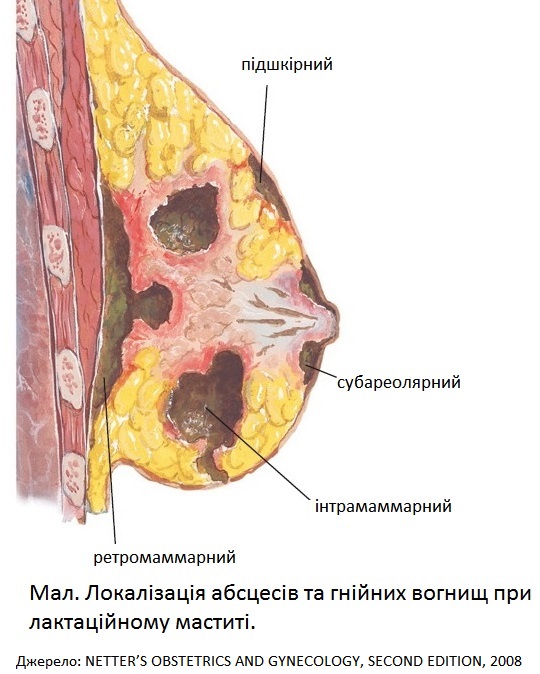
Класифікація
Залежно від поширення і локалізації запального процесу.
1. Дифузний — уражується вся грудна залоза (панмастит).
2. Обмежений:
субареолярний — розташований під грудним кружальцем соска;
інтрамамарний — у тканині залози;
у грудних протоках;
ретромамарний — між задньою поверхнею залози і фасцією великого грудного м’яза.
За патоморфологічними змінами.
1. Патологічний лактостаз (латентна стадія маститу).
2. Серозний мастит.
3. Інфільтративний мастит.
4. Гнійний мастит:
-
-
5. Гангренозний.
Клінічна картина. Ознаки гострого маститу залежать від фази запального інфільтрату.
Патологічний лактостаз (латентна стадія маститу) розвивається на 2-
-
-
-
Без стадії лактостазу мастит розвивається рідко, але між лактостазом і першими проявами серозного маститу може пройти від 8 до 30 діб, тобто лактостаз — латентна стадія маститу.
Серозна форма
-
-
-
-
-
-
При запізнілому та неефективному лікуванні, серозна форма протягом 1-
Інфільтративна форма
-
-
-
-
-
-
Тривалість даної стадії – 4–5 діб і якщо інфільтрат не розсмоктується, відбувається його нагноєння.
Гнійний мастит
-
-
-
-
Інфільтративно-
Дифузна форма характеризується гнійним інфільтруванням тканин без явного абсцедування.
При вузловій формі утворюється ізольований округлий інфільтрат без утворення абсцесу.
Абсцедуючий мастит розвивається рідше, характеризується наростанням клінічних ознак і погіршанням стану хворої. При пальпації в молочній залозі виявляють ділянки розм'якшення і флуктуації.
Флегмонозний мастит. Процес охоплює всю або більшу частину залози. Формується у кожної 6–7-
-
-
-
-
-
-
Можлива генералізація інфекції з переходом в сепсис.
Гангренозний мастит — вкрай рідкісна і дуже важка форма захворювання. розвивається у хворих, які тривалий час не звертались за медичною допомогою або в яких виник тромбоз судин молочної залози.
-
-
-
-
-
При всіх формах гострого маститу в крові виявляється виражений лейкоцитоз із зрушенням формули вліво, у сечі з’являється білок. При неадекватному лікуванні гострий процес у грудній залозі може перейти в хронічний мастит.
Особливості перебігу в даний час, характерний пізній початок, після виписки жінки з пологового будинку. Часто виявляють субклінічні, стерті форми захворювання, що характеризуються невираженістю або відсутністю окремих симптомів.
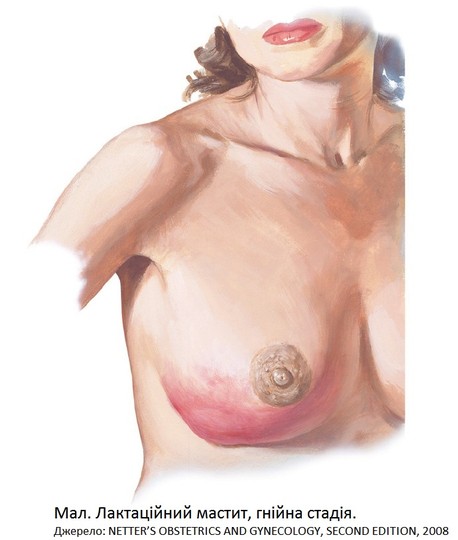
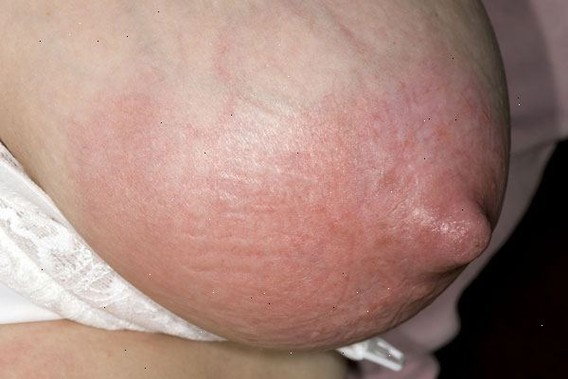
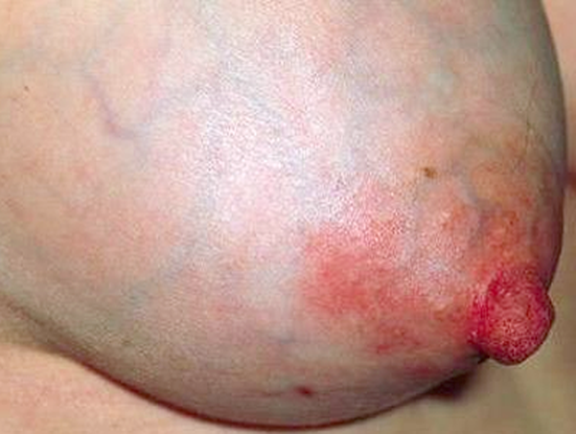
Фото. Лактаційний мастит.
Діагностика
Скарги
Об'єктивні дані
Лабораторні методи:
-
-
-
Додаткові методи:
-
-
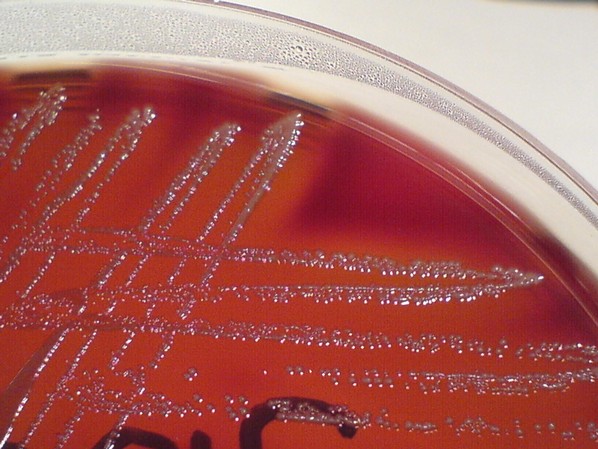
Фото. Бактеріологічне дослідження, посів матеріалу на живильне середовище в чашці Петрі.
Лікування
Усіх хворих на мастит госпіталізують у гнійне хірургічне відділення.
Накладають підтримуючу імобілізуючу пов’язку за допомогою бинта, косинки або ліфчика, сосок необхідно залишити відкритим для систематичного відсмоктування молока спеціальним відсмоктувачем.
У перші 2-
Регулярно спорожнюють молочні залози:
-
Обмежують вживання рідини.
Пригнічують лактацію. При інфільтративному і гнійному маститі доцільне застосування ЛЗ, що пригнічують лактацію. При гнійному маститі лактацію завжди необхідно пригнічувати.
Препарати: каберголін в дозі 0,25 міліграм кожні 12 ч протягом 2 діб або бромокриптін по 2,5 міліграм 2–3 рази на добу курс 2–14 днів. Після відміни парлоделу лактація може відновитись.
На стадії серозного запалення проводять консервативну терапію:
-
-
при серозному маститі використовують мікрохвилі дециметрового або сантиметрового діапазону, ультразвук, УФО;
при інфільтративному маститі показані ті ж фізичні чинники, але із збільшенням теплового навантаження;
при гнійному маститі після хірургічного лікування спочатку використовують електричне поле УВЧ в слабко тепловій дозі, потім УФО в суберитемній і слабоеритемній дозах. Усі процедури необхідно проводити після спорожнення залози.
-
При появі ознак нагноєння показане хірургічне лікування — розкриття і дренування гнійної порожнини. Після звільнення порожнини від гною її промивають антисептичними розчинами і дренують.
Важливе значення у профілактиці маститів має підготовка сосків, запобігання патології пологів і інфікування грудних ходів у післяродовий період, дотримання правил особистої гігієни.

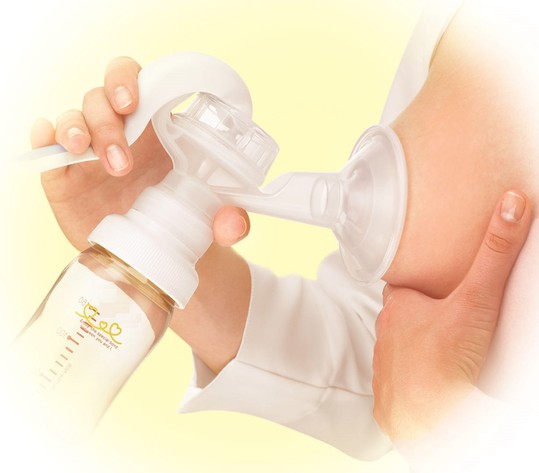
Мал. Ручні молоковідсмоктувачі.
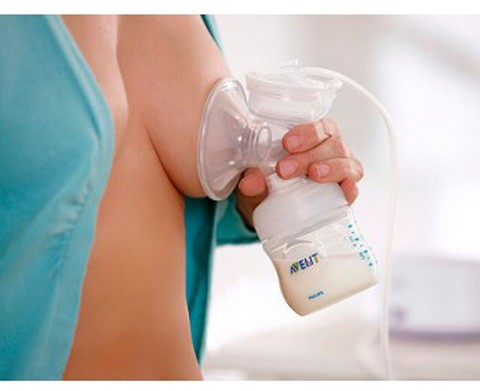
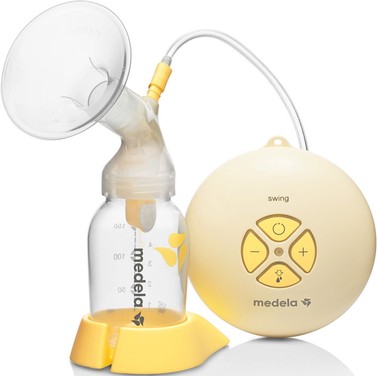
Мал. Мал. Електричні молоковідсмоктувачі.
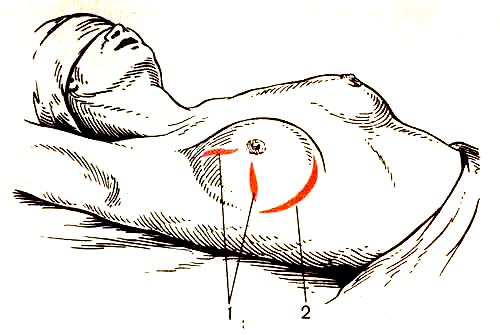
Мал. Хірургічне лікування гнійного маститу: напрямки розтину шкіри грудних залоз.
1 -
2 -
Силіконові накладки для годування