Акушерство для студентів І та ІІ рівнів акредитації
Головне меню
Вагітність та ізосерологічна несумісність крові матері і плода. Вагітність при анемії
Актуальність теми
Ізосенсибілізація резус-
Знати:
-
-
-
-
-
-
Вміти:
-
-
-
-
Виконувати навички:
-
-
-
Література
Акушерство та гінекологія: У 4 т.: національний підручник / за ред. акад. НАМН України, проф. В.М. Запорожана. — К.: ВСВ “Медицина”, 2013. — С.929-
Наказ Міністерства охорони здоров'я України від 31.12.2004 № 676. Клінічні протоколи з акушерської та гінекологічної допомоги.
Наказ
Патологічне і оперативне акушерство: підручник / І.Б. Назарова, В.Б. Самойленко, Н.П. Муштенко, І.Г. Шембєлєв,за ред. П.М. Баскакова. — К.: ВСВ «Медицина», 2012. – С.93-
Запитання для самоконтролю до теми «Вагітність та ізосерологічна несумісність крові матері і плода. Вагітність при анемії»
1. Опишіть патогенез розвитку ізосерологічної несумісності крові матері і плода за резус-
2. Назвіть сприяючі фактори та фактори ризику розвитку ізосерологічної несумісності.
3. Назвіть методи діагностики ізосенсибілізації та гемолітичної хвороби плода.
4. Опишіть особливості ведення вагітності при ізосерологічній несумісності, показання до госпіталізації.
5. Опишіть особливості ведення пологів при ізосерологічній несумісності, показання до передчасного розродження.
6. Назвіть заходи спрямовані на попередження розвитку ізосерологічної несумісності.
7. Назвіть сприяючі фактори розвитку анемії під час вагітності.
8. Опишіть клініку та назвіть методи діагностики анемії під час вагітності.
9. Назвіть особливості перебігу вагітності та пологів на фоні анемії.
10. Назвіть особливості спостереження, догляду за вагітними, роділлями на фоні анемії.
11. Назвіть принципи лікування анемії та профілактичні заходи, роль акушерки.
Визначення
Ізосерологічна несумісність крові матері й плода — несумісність крові матері та плода за системою резус або АВО.
Гемолітична хвороба плода/новонародженого (ГХП/ГХН) — захворювання, що характеризується гемолізом еритроцитів і/або пригніченням гемопоезу під впливом антитіл, які утворюються в матері до антигенів еритроцитів плода унаслідок
проникності тих і тих через плацентарний бар’єр, що зумовлює анемію, збільшення кількості бластних форм еритроцитів, підвищення (здебільшого) рівня білірубіну в крові плода/новонародженого.
Синоніми:
резус-
Фактори ризику ізоімунізації:
-
-
-
-
-
-
Ризик ізоімунізації збільшують:
-
-
-
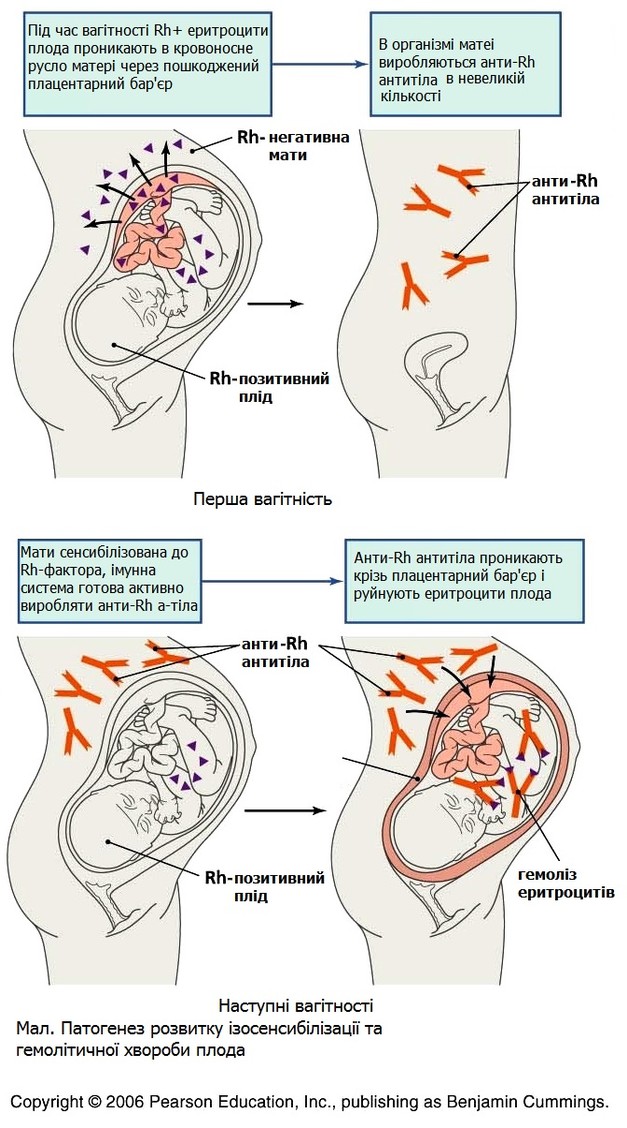
Патогенез
Ізоімунізація жінки з резус-
1) під час вагітності плодом із резус-
Під час фізіологічної вагітності еритроцити плода проникають через плаценту:
в І триместрі у 3 % жінок,
у II — у 15 %,
у третьому — у 45 %.
Об’єм фетальної крові в кровотоці матері збільшується з терміном гестації і становить близько 30—40 мл під час пологів.
Сенсибілізація може відбуватися після штучного і мимовільного абортів, при позаматковій вагітності.
Найчастіше трансплацентарна дифузія спостерігається під час пологів, особливо при оперативних втручаннях (ручне відокремлення плаценти, кесарів розтин).
Під час вагітності резус-
Первинною відповіддю матері на потрапляння в кровотік резус-
У разі повторного потрапляння резус-
Антитіла проникають із кровотоку вагітної до плода, вступають у реакцію з антигенами еритроцитів плода (реакція антиген—антитіло).
Відбувається гемоліз еритроцитів з утворенням непрямого токсичного білірубіну.
Руйнування еритроцитів є основною причиною розвитку анемії у плода, а накопичення непрямого білірубіну призводить до розвитку жовтяниці.
Розвиток гемолітичної анемії стимулює синтез еритропоетину, виникає екстрамедулярне кровотворення в печінці, селезінці, надниркових залозах, нирках, плаценті і слизовій оболонці кишок плода, що призводить до обструкції портальної і пуповинної вен, портальної гіпертензії, порушення білоксинтезуючої функції печінки — гіпопротеїнемії.
Знижується колоїдно-
Компенсаторно збільшуються серцевий викид і хвилинний об'єм, формується гіпердинамічний тип кровообігу, спостерігається гіпертрофія міокарда, надалі — серцева недостатність. Тяжкість стану плода зумовлена також прогресуючою тканинною гіпоксією, наростанням ацидозу.
Оскільки непрямий білірубін добре розчиняється в ліпідах, він передусім уражує ядра клітин головного мозку, що в період новонародженості сприяє розвитку білірубінової енцефалопатії та ядерної жовтяниці. Таким чином, анемія і високий рівень білірубіну є найчастішими симптомами ГХП; при тяжких формах захворювання можливий розвиток водянки у плода аж до анасарки.
Незначна кількість випадків тяжкої форми ГХП і ГХН при АВО-
патогенетичний варіант розвитку захворювання, при якому анемія у плода/новонародженого має не гемолітичний, а апластичний характер. Цей варіант спостерігається при несумісності крові матері і плода за антигеном К (система Келл). Анти-
Класифікація гемолітичної хвороби. Гемолітична хвороба плода і новонародженого є стадією одного процесу, який починається внутрішньоутробно.
Розрізняють три форми гемолітичної хвороби:
1) гемолітичну анемію без жовтяниці і водянки;
2) гемолітичну анемію з жовтяницею;
3) гемолітичну анемію з жовтяницею і водянкою.
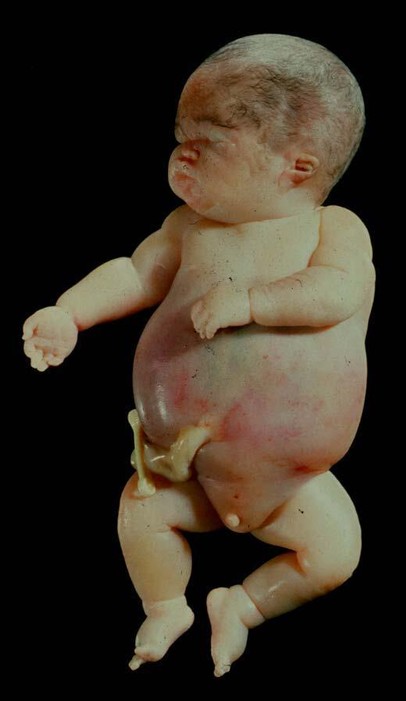
Фото. Гемолітична хвороба, набрякова форма.
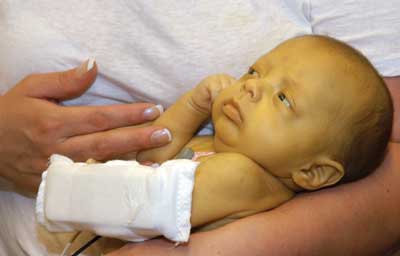
Фото. Гемолітична хвороба, жовтянична форма.
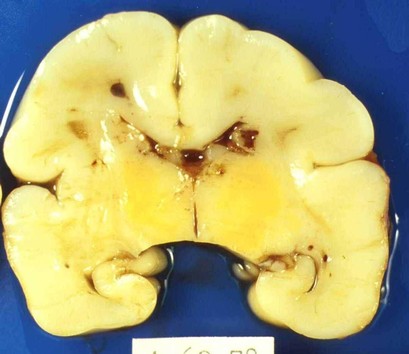
Фото. Ураження клітин головного мозку непрямим білірубіном із розвитком білірубінової енцефалопатії та ядерної жовтяниці.
Діагностика
Діагностика ізоімунного конфлікту
Анамнез: переливання крові без урахування Rh-
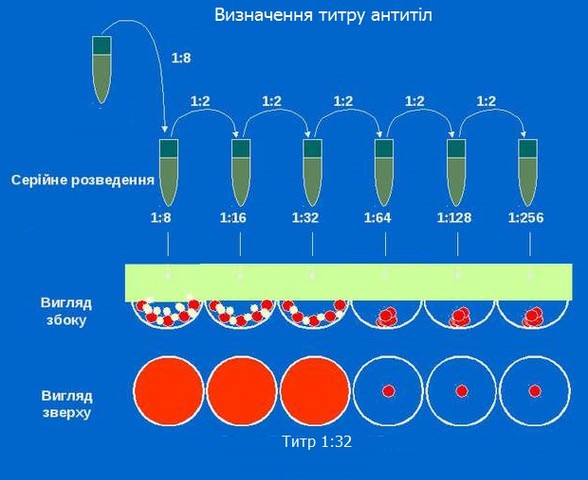
Визначення титру Rh-
У Rh-
-
-
У Rh-
-
-
Зростання та нестабільність титру Rh-
При титрі 1:32 і вище ГХ зустрічається частіше, ризик внутрішньоутробної загибелі плода високий.
Визначення групових Ат проводять у вагітних з 0(І) групою крові, які мають в анамнезі самовільні аборти, мертвонародження, смерть немовлят від ГХ.
Діагностика ГХ плода
УЗД Ультразвукове сканування дає можливість встановити ознаки ранньої водянки плода і водянки плода, що розвинулася.
Ознаки ранньої водянки плода:
-
-
Ознаки водянки плода, що розвинулася:
-
-
-
-
-
-
-
У вагітних групи ризику по виникненню ГХП УЗД проводять:
-
-
-
Кардіотокографія виявляє ознаки хронічної гіпоксії плода та зниження компенсаторної здатності фетоплацентарного комплексу.
Трансабдомінальний амніоцентез після 26 тижнів, показання:
титр Ат ≥ 1:64;
наростання титру у 4 рази,
УЗД ознаки ГХ плода.
Кордоцентез — взяття крові з пуповини плода через передню черевну стінку жінки (проводять у закладі охорони здоров’я ІІІ рівня і визначають: гемоглобін та гематокрит; групу крові та Rh-
При Rh-
Постнатальна діагностика ГХ новонародженого
У крові із судин пуповини плода проводять визначення групи крові, Rh-
Швидкість погодинного наростання рівня білірубіну, рівень Нb і Ht.
Постановка прямої реакції Кумбса здійснюється із периферичної крові плода.

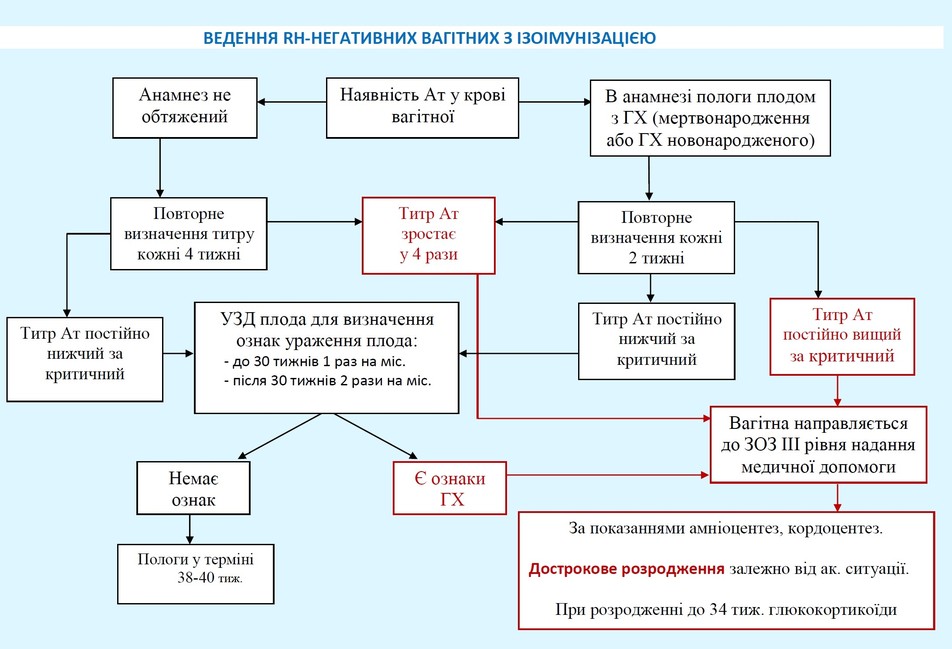
Тактика ведення вагітності і пологів
1. На етапі жіночої консультації: Визначають титр Rh-
У Rh-
-
-
У RH-
Анамнез не обтяжений →повторне визначення титру кожні 4 тижні
Титр Ат зростає у 4 рази →вагітна направляється на ІІІ рівень надання медичної допомоги
Титр Ат постійно нижчий за критичний → УЗД плода (до 30 тижнів 1 раз на місяць після 30 тижнів 2 рази на місяць)
Анамнез обтяжений (в анамнезі пологи плодом з гемолітичною хворобою, мертвонародження) → повторне визначення кожні 2 тижні
Титр Ат зростає у 4 рази →вагітна направляється на ІІІ рівень надання медичної допомоги
Титр Ат постійно нижчий за критичний → УЗД плода (до 30 тижнів 1 раз на місяць після 30 тижнів 2 рази на місяць)
У разі наявності у вагітної 0(І) групи крові визначають групу крові чоловіка для виявлення групи ризику немовляти по АВ0-
Вибір тактики ведення вагітних з ізоімунізацією по Rh-
2. На етапі акушерського стаціонару. Розродження вагітної з Rh-
Показання до дострокового розродження при Rh-
1. Титр Ат дорівнює чи перевищує 1:64 (критичний рівень);
2. Наростання титру при повторному аналізі у 4 рази;
3. ОЩНВ 0,35-
4. УЗ ознаки ГХ у плода;
5. Мертвонародження та народження дітей із ГХ в анамнезі.
Особливість відокремлення новонародженого від матері
Відразу після народження дитини пуповину перетискають та відтинають з метою уникнення попадання Rh-
Плацентарний кінець пуповини не перетискають (для зниження ризику та об'єму фетоматеринської трансфузії).
При кесарському розтині плаценту рукою не відокремлюють.
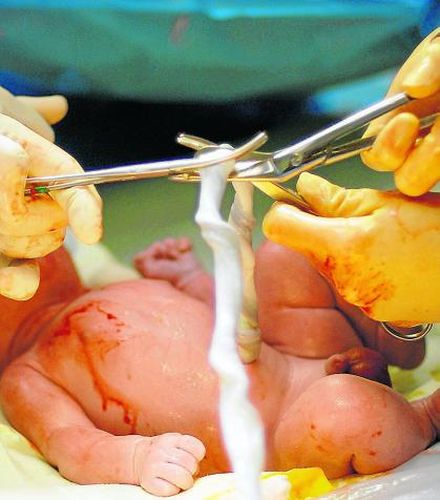
Фото. Відразу після народження дитини пуповину перетискають та відтинають з метою уникнення попадання Rh-
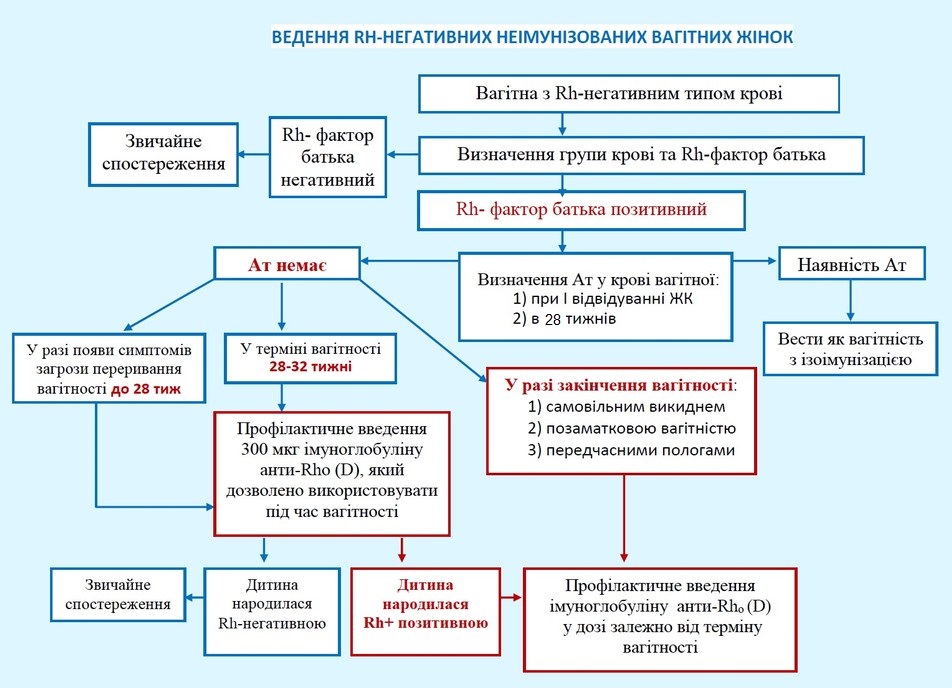
Профілактика Rh-
Профілактика під час вагітності
Профілактика під час вагітності проводиться лише при відсутності імунізації вагітної (відсутній титр антитіл).
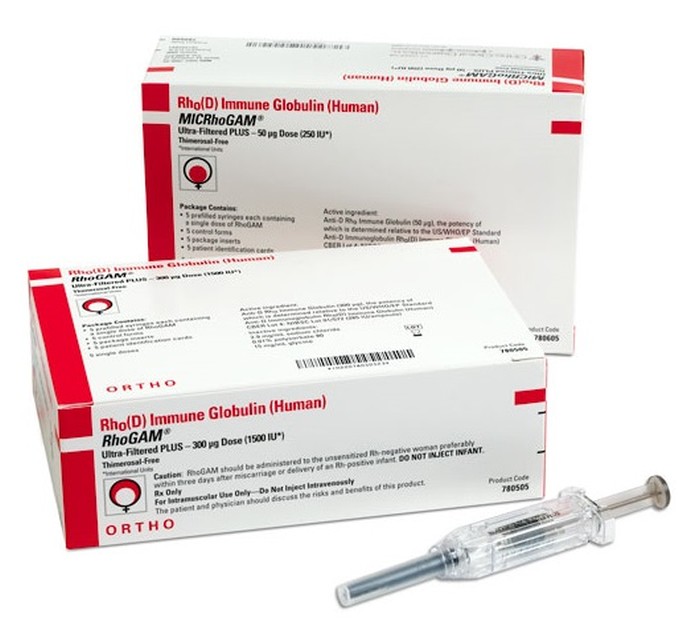
Проводиться шляхом в/м введення 1 дози (300 мкг) анти-
-
-
-
-
-
-
-
-
-
-
-
У терміні вагітності до 13 тижнів доза анти-
Профілактика після пологів
При народженні Rh-
Протипоказання до введення анти-
Профілактика ГХ по системі АВ0 під час вагітності не проводиться.
Неспецифічна медикаментозна профілактика та лікування Rh-
Анти-

Вагітність при анемії
Анемія -
Класифікація
1. За етіологією
Анемії, пов'язані з харчуванням:
-
-
-
-
Гемолітичні анемії
Апластичні анемії
Анемії при хронічних хворобах
Інші анемії
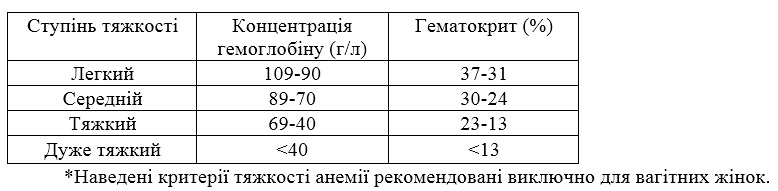
2. За ступенем тяжкості (ВООЗ, 1991)
Переважна більшість випадків анемії у вагітних -
Залізодефіцитна анемія
Чинники ризику
-
-
-
-
-
-
-
-
-
Клінічні прояви
Ознаки анемічної гіпоксії (власне анемічний синдром):
-
-
-
-
Ознаки дефіциту заліза (сидеропенічний синдром):
-
-
-
-
-
-
-
-
-
Діагностика
Для призначення адекватного лікування з'ясовують генез анемії.
Зниження концентрації гемоглобіну не є доказом залізодефіциту, тому проводять додаткове обстеження.
Лабораторні ознаки залізодефіциту:
-
-
-
-
-
-
-
-
-
-
Залежно від можливостей лабораторії закладу охорони здоров'я, в якому спостерігається вагітна, додаткове обстеження для виявлення залізодефіциту може включити від двох до десяти з вищеперелічених тестів. Обов'язковими є визначення колірного показника та виявлення мікроцитозу у мазку крові (найпростіші та найдоступніші методи). Бажано також визначати концентрацію сироваткового заліза.
Преконцепційна підготовка
Повноцінне харчування з достатнім вмістом м’ясних продуктів, свіжих овочів та фруктів.
Виявлення та лікування хвороб, що спричиняють ЗДА.
Виявлення та, за можливості, усунення чинників ризику ЗДА.
Призначення препарату заліза у разі ЗДА або прихованого залізодефіциту, досягнення задовільної забезпеченості організму жінки залізом до настання вагітності.
Лікування
Рекомендації щодо харчування
Основним джерелом заліза для вагітної жінки є м'ясо.
З метою поліпшення всмоктування заліза до раціону харчування корисно включати фрукти, ягоди, зелені овочі, соки та морси, мед (темні сорти).
Вживання м'яса та продуктів, які сприяють найповнішому всмоктуванню заліза з нього, слід розділити за часом з чаєм, кавою, консервованими продуктами, зерновими, молоком та молочними продуктами, які містять сполуки, що пригнічують абсорбцію заліза.
Рекомендовані відвари або настої плодів шипшини, бузини, чорної смородини, листя суниці, череди, кропиви.
«Негемоване» залізо, яке містися у рослинних продуктах, молоці, яйцях, засвоюється гірше – 2-
Залізо, яке входить до складу гему (червоний пігмент у риб та тварин) – засвоюється краще, на 20-
Основні джерела заліза


Препарати заліза
Основою лікування ЗДА є призначення препаратів заліза.
Показання до призначення препаратів заліза під час вагітності -
Принципи феротерапії
Усунути причину (кровотечі шлункові, кишкові, носові, з пологових шляхів, гематурію тощо).
Препарати заліза призначають per os. Виключенням є, коли внутрішнє вживання залізомістких препаратів є протипоказаним.
Лікувальна добова доза заліза середньому 100-
Протипоказання до прийому препаратів заліза per os:
-
-
-
-
-
Побічні ефекти пероральних препаратів заліза:
-
-
-
-
-
Препарати заліза
Тактика ведення вагітності та пологів
ЗДА не впливає на тактику ведення вагітності та пологів.
Анемія легкого та середнього ступеня зазвичай не спричиняє погіршення стану вагітної та стану плода і новонародженого, а підвищення концентрації гемоглобіну в результаті прийому заліза не призводить до суб’єктивного поліпшення самопочуття.
Тяжка анемія (Нв<70 г/л) дуже негативно впливає на стан матері та плода, призводить до порушення функцій нервової, серцево-
Методи профілактики залізодефіцитних анемій у вагітних
Всі вагітні жінки з 8-
Профілактичні заходи включають також:
1. Залучення служб планування родини, санпросвітробота серед населення.
2. Раннє взяття вагітних на облік і виявлення «груп ризику», своєчасне їхнє обстеження, консультування і лікування.
3. Повноцінне харчування з достатнім вмістом м'ясних продуктів, свіжих овочів і фруктів.
4. Призначення препаратів заліза в профілактичній дозі 60 мг/з, полівітамінних комплексів до настання вагітності, протягом вагітності та лактації для попередження спустошення запасів Fe у матері.
5. Санаторне оздоровлення вагітних (курс 24 дні) у терміні від 20-
Фолієводефіцитна анемія
Преконцепційна підготовка
Повноцінне харчування з достатнім вмістом зелених овочів.
Призначення жінці, що планує вагітність, фолієву кислоту 0,4 мг/добу у другій половині кожного менструального циклу.
Чинники ризику
Гемоліз будь-
Багатопліддя.
Постійний прийом протисудомних препаратів.
Стан після резекції значної частини тонкого кишечнику.
Профілактика
Додатковий прийом фолієвої кислоти по 0,4 мг/добу показаний усім вагітним, починаючи з ранніх термінів.
Вживання достатньої кількості фруктів та овочів, багатих на фолієву кислоту (шпинат, спаржа, салат, брокколі, капуста, картопля, помаранчі, диня тощо) у сирому вигляді (оскільки під час термічної обробки більша частина фолатів втрачається).
Прийом великої дози фолієвої кислоти (3-

Фото. Рослинні джерела фолієвої кислоти: листові овочі, картопля, яблука, абрикоси, волоські горіхи.
Фото. Фолієва кислота, синонім: вітамін В9 або Вс, водорозчинний вітамін, необхідний для росту і розвитку кровоносної та імунної систем тощо.
Фолієва кислота рекомендована по 400 мкг (0,4 мг) на добу всім жінкам з ранніх термінів вагітності до 12 тижнів,
а якщо в анамнезі відмічались випадки народження плодів/дітей з вродженими дефектами нервової трубки добова доза фолієвої кислоти складає 800 мкг (0,8 мг).
Діагностика
Виявлення макроцитів, анізо-
Встановлення дефіциту фолієвої кислоти в еритроцитах.
Лікування
Призначення фолієвої кислоти 1-
Прикінцеві положення
Потреба у фолієвій кислоті від самого початку вагітності зростає у 2,5-
Додатковий прийом фолієвої кислоти під час вагітності зменшує частоту дефіциту фолатів та анемії, але не впливає на перебіг вагітності, родів, стан плода і новонароджених.
Додатковий прийом фолієвої кислоти жінками у преконцепційному періоді та у І триместрі вагітності веде до зниження частоти вроджених вад розвитку ЦНС у 3,5 рази у порівнянні з загальнопопуляційно.
Прийом фолієвої кислоти, розпочатий після 7 тижнів вагітності не впливає на частоту дефектів невральної трубки.